Accident vascular cerebral în primele 24 de ore – primul răspuns
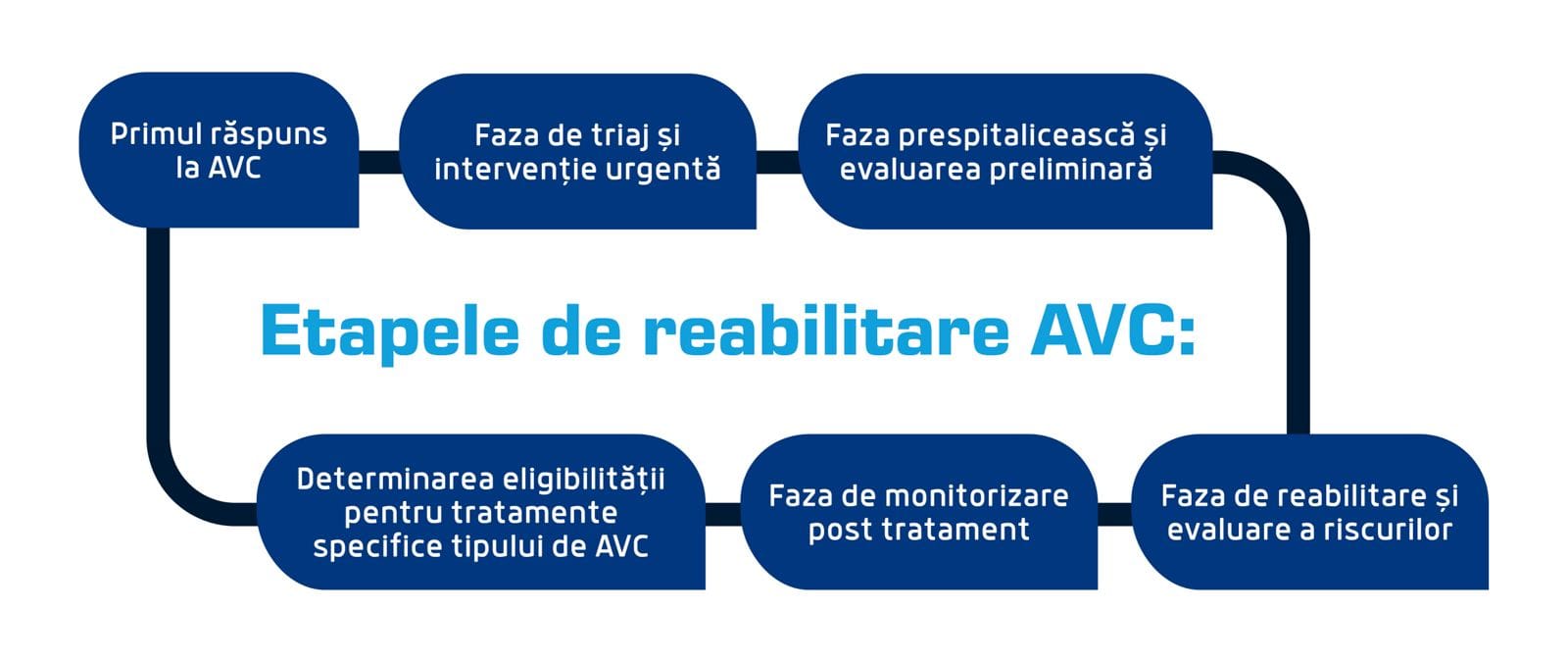
Primul răspuns la accidentul vascular cerebral ar trebui să aibă loc în primele maxim 60 minute de la debutul simptomelor [2]. Acesta implică recunoașterea simptomelor folosind testul FAST (evaluând fața, brațele, vorbirea și timpul), precum și identificarea orei exacte de debut a simptomelor.Cei prezenți trebuie să acorde primul ajutor (asigurând că pacientul este în siguranță, poziționat corect și cu căile aeriene libere), dacă este posibil și să contacteze numărul pentru urgențe.
Medicii de la urgențe vor ajunge la pacient și vor asigura transportul acestuia la spital, anunțând unitatea medicală în avans pentru pregătirea echipei.
Acordarea primului ajutor post AVC este o componentă critică a furnizării de îngrijiri medicale de înaltă calitate. Aceasta se face în etape care se desfășoară cronologic.
Acestea se referă la:
- screeningul pre-spitalicesc pentru accidentul vascular cerebral;
- screeningul pentru severitatea accidentului vascular cerebral;
- identificarea și diagnosticarea AVC acut în mediul pre-spitalicesc;
- prenotificarea departamentelor de urgență care primesc pacienți;
- suportul decizional pentru determinarea destinației precum și capacitățile și oportunitățile pentru tratamentul pre-spitalicesc al AVC în unitățile aferente.
Timpul este esențial în fiecare etapă. Respectarea sistematică a acestor acțiuni și durata lor, asigură cel mai bun rezultat posibil pentru pacient [1].
Faza de triaj și intervenție urgentă
În primele 20, maxim 60 minute de la debutul AVC [3], odată ce pacientul este ajuns la unitatea medicală, i se va asigura monitorizarea semnelor vitale (tensiune arterială, puls, etc.) și va primi o evaluare neurologică preliminară folosind Cincinnati Prehospital Stroke Scale (Scala Prespitalicească Cincinnati de evaluare a AVC) [4]. Acestuia i se va administra oxigen în cazurile în care este nevoie.
Faza prespitalicească și evaluarea preliminară
În primele 3 ore de la debutul AVC [5] se stabilește ordinea de prioritate a pacientului după care are loc examinarea neurologică [6] folosind Scala Accidentului Vascular Cerebral a Institutului Național de Sănătate (NIHSS). Urmează examinarea imagistică (RMN, ecografie) pentru confirmarea tipului de AVC, urmată apoi de determinarea eligibilității pentru tratamentele specifice fiecărui tip de AVC [7].
Determinarea eligibilității pentru tratamente specifice tipului de AVC
Dacă au trecut între 3 și maxim 4h30min de la debutul unui AVC de tip ischemic, se poate realiza tromboliza intravenoasă, o procedură nedureroasă care constă în injectarea unei substanțe care dizolvă cheagurile de sânge, prevenind necrozarea țesutului cerebral parțial ischemiat [8].
Dacă au trecut între 6 și maxim 24 de ore de la debutul unui AVC de tip ischemic, pacientul nu mai este eligibil pentru tromboliza intravenoasă dar este eligibil pentru trombectomia mecanică, o procedură eficientă care constă în extragerea cheagului de sânge din artera înfundată cu ajutorul unui dispozitiv special.
În cazul unui AVC de tip hemoragic nu există niciun tratament specific pentru limitarea expansiunii hemoragice, dar se poate controla sângerarea și reducerea presiunii intracraniene.
Faza de monitorizare post tratament
După primele 3 maxim 12 ore de la debutul AVC, pacientul trebuie să fie prezent la unitatea de terapie intensivă, unde va beneficia de monitorizarea continuă a stării sale neurologice, tensiunea arterială, nivel de oxigenare și glucoză [9]. Deasemenea, pacientul va primi tratament pentru prevenirea apariției complicațiilor, precum tromboză venoasă profundă, infecții, etc.
În faza de monitorizarea post tratament sunt realizate intervenții medicale secundare:
- Terapie antiplachetară (în cazul AVC ischemic, în situația în care nu s-a administrat tromboliza intravenoasă [10]),
- Tratament anticoagulant [11] (dacă e cazul),
- Tratament alopat pentru controlul tensiunii arteriale și prevenirea convulsiilor (în cazul AVC hemoragic),
- Îndepărtarea chirurgicală a hematoamelor sau anevrismelor mari (dacă e cazul).

Faza de reabilitare și evaluare a riscurilor
În această fază se va repeta evaluarea neurologică cu testul NIHSS, urmată de analize sanguine pentru determinarea valorilor profilului lipidic (colesterol HDL, LDL, trigliceride, etc), factori de coagulare și nivelul glucozei [12].
Deasemenea, sunt necesare realizarea unor investigații de imagistică medicală, precum ecografie la artera carotidă (pentru evidențierea depozitelor ateromatoase) și RMN pentru identificarea altor factori de risc [13].
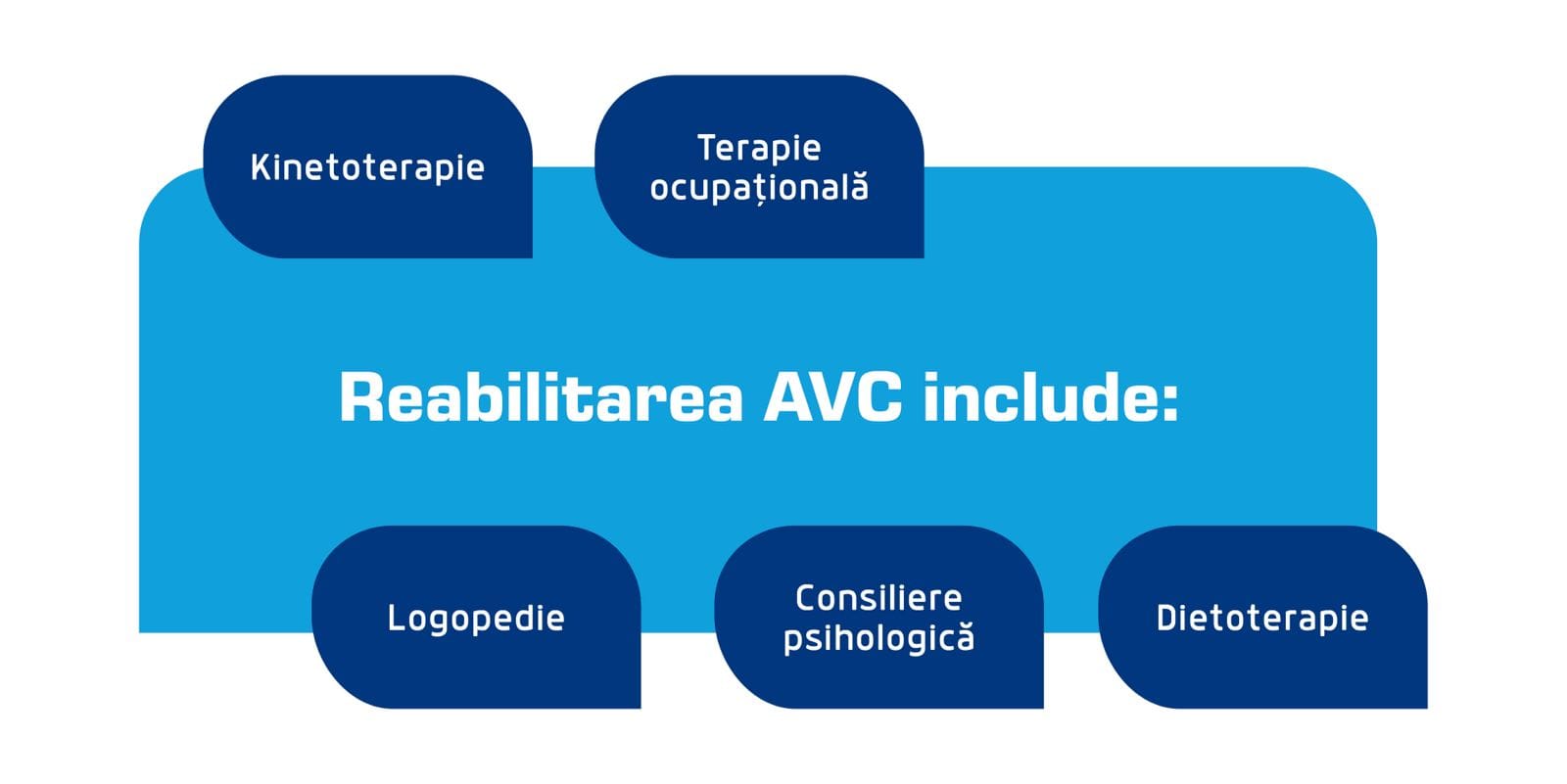
Pacientul va beneficia și de consultații de specialitate cu neurologi, cardiologi sau neurochirurgi, în vederea stabilirii unui plan de tratament. Sunt necesare planificarea etapelor de reabilitare post-AVC la sală și îngrijire la domiciliu [14] precum:
- Kinetoterapie,
- Terapie ocupațională,
- Logopedie,
- Consiliere psihologică,
- Dietoterapie.
Pacientul și familia sa, vor primi informații despre recuperarea post AVC, prevenția secundară și modificări ale stilului de viață, pe care trebuie să le urmeze cu strictețe.
Resurse și suport pentru pacienți
Dacă credeți că aveți nevoie de tratament pentru accident vascular cerebral, programați-vă acum la o consultație neurologică, contactând recepția Institutului RoNeuro la numărul de telefon 0374 46 2222, luni și marți între orele 08:00 – 19:00, iar de miercuri până vineri între orele 08:00 – 18:00.
La momentul programării, puteți opta și pentru consultație neurologică gratuită, decontată prin Casa Națională de Asigurări de Sănătate.
Locuiți într-o zonă izolată sau nu vă puteți deplasa la clinică? Institutul RoNeuro oferă și opțiunea de telemedicină.
Concluzii
Toate simptomele de AVC trebuie considerate o urgență medicală. Este mai bine să fiți precauți. Chiar dacă ele sunt subtile sau de scurtă durată, solicitarea promptă de asistență medicală poate salva vieți. Mulți oameni ezită să acționeze pentru că se simt nesiguri sau se tem să „deranjeze” inutil profesioniștii din domeniul medical.
Este important de subliniat faptul că nu trebuie să fiți 100% sigur. Este mai bine să apelați la serviciile de urgență și să greșiți decât să aștepțați și să pierdeți timp critic. Medicii preferă alarmele false în locul tratamentului întârziat. Acțiunea promptă poate salva vieți și poate reduce dizabilitatea pe termen lung.
Referințe
- Chugh C. Acute Ischemic Stroke: Management Approach. Indian J Crit Care Med. 2019 Jun;23(Suppl 2):S140-S146. doi: 10.5005/jp-journals-10071-23192. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC6707502/
- Watkins CL, Jones SP, Leathley MJ, et al. Emergency Stroke Calls: Obtaining Rapid Telephone Triage (ESCORTT) – a programme of research to facilitate recognition of stroke by emergency medical dispatchers. Southampton (UK): NIHR Journals Library; 2014 Feb. (Programme Grants for Applied Research, No. 2.1.) Chapter 2, ESCORTT phase 1: the relationship between stroke symptoms and diagnosis at different points on the stroke pathway – a cohort study. Available at: https://www.ncbi.nlm.nih.gov/books/NBK262733/
- Richards CT, Oostema JA, Chapman SN, Mamer LE, Brandler ES, Alexandrov AW, Czap AL, Martinez-Gutierrez JC, Martin-Gill C, Panchal AR, McMullan JT, Zachrison KS. Prehospital Stroke Care Part 2: On-Scene Evaluation and Management by Emergency Medical Services Practitioners. Stroke. 2023 May;54(5):1416-1425. doi: 10.1161/STROKEAHA.123.039792. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC10133016/
- Venema E, Burke JF, Roozenbeek B, Nelson J, Lingsma HF, Dippel DWJ, Kent DM. Prehospital Triage Strategies for the Transportation of Suspected Stroke Patients in the United States. Stroke. 2020 Nov;51(11):3310-3319. doi: 10.1161/STROKEAHA.120.031144. Epub 2020 Oct 7. Available at: https://pubmed.ncbi.nlm.nih.gov/33023425/
- Seremwe F, Kaseke F, Chikwanha TM, Chikwasha V. Factors associated with hospital arrival time after the onset of stroke symptoms: A cross-sectional study at two teaching hospitals in Harare, Zimbabwe. Malawi Med J. 2017 Jun;29(2):171-176. doi: 10.4314/mmj.v29i2.18. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC5610291/
- Kwah LK, Diong J. National Institutes of Health Stroke Scale (NIHSS). J Physiother. 2014 Mar;60(1):61. doi: 10.1016/j.jphys.2013.12.012. Epub 2014 May 3. Available at: https://pubmed.ncbi.nlm.nih.gov/24856948/
- Panayiotou BN, Fotherby MD, Potter JF, Castleden CM. Eligibility of acute stroke patients for pharmacological therapy. Age Ageing. 1994 Sep;23(5):384-7. doi: 10.1093/ageing/23.5.384. Available at: https://pubmed.ncbi.nlm.nih.gov/7825483/
- Cheng NT, Kim AS. Intravenous Thrombolysis for Acute Ischemic Stroke Within 3 Hours Versus Between 3 and 4.5 Hours of Symptom Onset. Neurohospitalist. 2015 Jul;5(3):101-9. doi: 10.1177/1941874415583116. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC4530422/
- Liu Y, Ma J, Shi Q, Xin S, Yu H, Liu Z, Pang C, Dong F, Wang J. Quantitatively monitoring acute ischemic stroke patients post recombinant tissue plasminogen activator treatment. Health Sci Rep. 2020 Dec 21;4(1):e218. doi: 10.1002/hsr2.218. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC7752160/
- Kamarova M, Baig S, Patel H, Monks K, Wasay M, Ali A, Redgrave J, Majid A, Bell SM. Antiplatelet Use in Ischemic Stroke. Ann Pharmacother. 2022 Oct;56(10):1159-1173. doi: 10.1177/10600280211073009. Epub 2022 Jan 29. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC9393649/
- Lansberg MG, O’Donnell MJ, Khatri P, Lang ES, Nguyen-Huynh MN, Schwartz NE, Sonnenberg FA, Schulman S, Vandvik PO, Spencer FA, Alonso-Coello P, Guyatt GH, Akl EA. Antithrombotic and thrombolytic therapy for ischemic stroke: Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest. 2012 Feb;141(2 Suppl):e601S-e636S. doi: 10.1378/chest.11-2302. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC3278065/
- Li X, He Y, Wang D, Rezaei MJ. Stroke rehabilitation: from diagnosis to therapy. Front Neurol. 2024 Aug 13;15:1402729. doi: 10.3389/fneur.2024.1402729. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC11347453/
- Kamtchum-Tatuene J, Jickling GC. Blood Biomarkers for Stroke Diagnosis and Management. Neuromolecular Med. 2019 Dec;21(4):344-368. doi: 10.1007/s12017-019-08530-0. Epub 2019 Mar 4. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC6722038/
- Tong Y, Cheng Z, Rajah GB, Duan H, Cai L, Zhang N, Du H, Geng X, Ding Y. High Intensity Physical Rehabilitation Later Than 24 h Post Stroke Is Beneficial in Patients: A Pilot Randomized Controlled Trial (RCT) Study in Mild to Moderate Ischemic Stroke. Front Neurol. 2019 Feb 19;10:113. doi: 10.3389/fneur.2019.00113. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC6390474/








