Cum se diagnostichează boala pulmonară obstructivă cronică?
Spirometria
Spirometria este cel mai important și frecvent test utilizat în diagnosticul BPOC dar este utilă și în evaluarea tiparelor respiratorii care identifică afecțiuni precum astmul, fibroza pulmonară, fibroza chistică și altele [1]. Spirometria este un test de evaluare a funcției pulmonare și a respirației care măsoară cât de mult aer se inspiră și expiră din plămâni. În timpul testului mai sunt evaluate gradul de efort respirator și viteza respirației [2].
Radiografie & teste sanguine
În cazul în care medicul are nevoie de mai multe detalii, poate propune încă 2 metode de investigare: radiografie toracică și test sanguin [3].
Astfel, radiografia poate indica dacă există și alte probleme pulmonare precum infecții sau cancer, iar testul sanguin ajută la depistarea deficitului unei proteine antiinflamatorii care protejează plămânii [4], conținut scăzut de fier (anemie) sau concentrație mare de globule roșii (eritrocitoză).
- Spirometrie;
- Radiografie toracică;
- Test sanguin.
Teste suplimentare
Dacă medicul pneumolog constată prezența unor simptome ce sugerează că BPOC este în stadiul avansat, atunci poate propune unul sau mai multe teste suplimentare precum: electrocardiogramă, ecocardiogramă, oximetrie (pentru indicarea concentrației de O2 din sânge), scanare CT, test de flegmă [5].
- Electrocardiogramă;
- Ecocardiogramă;
- Scanare CT;
- Oximetrie;
- Test de flegmă.

Resurse și suport pentru pacienți
Dacă aveți probleme respiratorii și credeți că ar putea fi vorba de boala pulmonară obstructivă cronică, programați-vă acum la o consultație contactând recepția Institutului RoNeuro la numărul de telefon 0374 46 2222, luni și marți între orele 08:00 – 19:00, iar de miercuri până vineri între orele 08:00 – 18:00.
La momentul programării, puteți opta și pentru consultație neurologică gratuită, decontată prin Casa Națională de Asigurări de Sănătate.
Locuiți într-o zonă izolată sau nu vă puteți deplasa la clinică? Institutul RoNeuro oferă și opțiunea de telemedicină.
Cum poate fi gestionată boala pulmonară obstructivă cronică?
Boala pulmonară cronică obstructive (BPOC), având drept efect declinul funcției respiratorii, produce un impact major asupra calității vieții pacienților. Statisticile indică faptul că peste 8% din populația României suferă de BPOC, aceasta fiind totodată a treia cauză majoră de deces pe plan mondial. Articolele anterioare, au discutat despre cauzele, simptomele și complicațiile BPOC.
Boala pulmonară obstructivă cronică este o boală multifactorială, ce poate genera mai multe complicații. Prin urmare, tratamentele trebuie să aibe în vedere stadiul BPOC, simptomatologia și influența mediului înconjurător.
Astfel, tratamentele pot include: modificări ale stilului de viață, medicație alopată, tratamente cu aparate de ventilație non-invazivă, iar în funcție de severitatea BPOC, se pot folosi intervenții chirurgicale [6].
CPAP este un aparat portabil cu presiune pozitivă continuă a căilor respiratorii, iar BiPaP este un aparat cu presiune pozitivă bilaterală a căilor respiratorii care eliberează aer la două nivele de presiune diferite, unul pentru respirație și unul pentru inspirație [9,10].
Modificările necesare care trebuie aplicate stilului de viață cuprind mai multe direcții de abordare, care trebuie să aibe în vedere eliminarea factorilor perturbatori, prevenția infecțiilor virale, și evitarea aerului poluat.
Modificări ale stilului de viață
Există diverse abordări de modificare a stilului de viață care pot ajuta în gestionarea afecțiunii. Printre acestea amintim:
- Renunțarea la fumat (prin anumite medicamente și/sau consiliere psihologică [7]);
- Reabilitare pulmonară (exerciții fizice adaptate, exerciții de respirație);
- Dietă echilibrată antiinflamatorie (precum legume, fructe, semințe, pește gras);
- Activitate fizică regulată;
- Terapie cu ventilație non-invazivă cu CPAP sau BiPAP;
- Evitarea mediului cu poluanți și alergeni;
- Vaccinare periodică (antigripală, pneumococ sau COVID-19, dacă e cazul [8]).
Pe lângă acestea, menționăm faptul că stilul de viață sedentar și stresul contribuie la probleme de sănătate larg răspândite, cum ar fi obezitatea, diabetul și bolile cardiovasculare. Opoziția pacientului la intervențiile de stil de viață prescrise este o provocare documentată la nivel mondial.

Medicație alopată
Medicația alopată joacă un rol esențial în managementul BPOC, oferind soluții adaptate nevoilor individuale ale pacienților.
Medicațiile care contribuie la gestionarea BPOC:
- Bronhodilatatoare (pentru astm);
- Inhalatoare combinate (care conțin mai multe clase de medicamente);
- Inhalatoare corticosteroidale;
- Medicamente orale (prescrise în funcție de simptomatologie);
- Antibiotice (pentru combaterea infecțiilor).

Bronhodilatatoarele ajută la relaxarea mușchilor din jurul căilor respiratorii, facilitând respirația, în timp ce inhalatoarele combinate asigură un efect sinergic prin asocierea mai multor principii active. Inhalatoarele corticosteroidale reduc inflamația căilor respiratorii, iar medicamentele orale sunt utilizate pentru a controla simptome specifice ale BPOC. În cazul infecțiilor respiratorii, antibioticele sunt adesea necesare pentru a preveni complicații și a accelera recuperarea. Este important ca tratamentul să fie personalizat și monitorizat de către medic, pentru a asigura cea mai bună calitate a vieții pacienților.
Intervenții chirurgicale
În cazurile grave de BPOC, este recomandată intervenția chirurgicală [13]:
- Transplant pulmonar (pentru stadiul terminal al BPOC);
- Intervenții bronhoscopice (implantarea unor valve endobronșice [14] pentru a bloca fluxul de aer către zonele pulmonare foarte afectate, ablația cu vapori termici [15]);
- Lobectomie pulmonară (pentru îndepărtarea țesutului pulmonar afectat [16]);
- Terapii avansate experimentale (terapia cu anticorpi monoclonali pentru reducerea inflamației, terapia cu celule stem și terapia cu cu antioxidanți și mucolitice [17]).
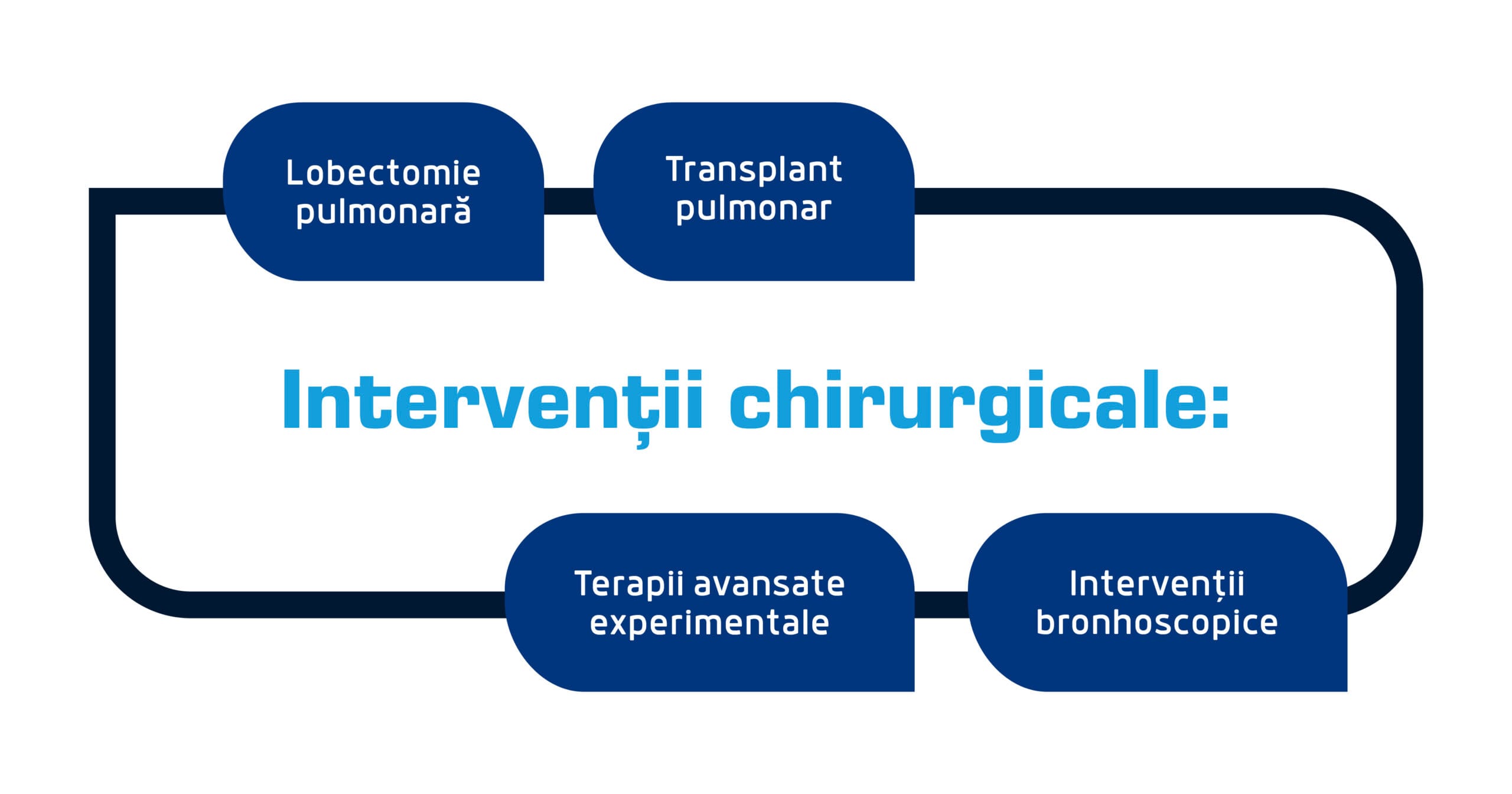
În timp ce transplantul pulmonar este recomandat doar în situația cea mai gravă, alte intervenții, mai puțin invazive și riscante pot ajuta la restabilirea semnificativă a funcției respirației, precum implanturile de valve endobronșice, ablația cu vapori termici sau lobectomia pulmonară, în urma căreia sunt îndepărtate doar țesuturile afectate. Într-un viitor relativ apropiat, terapiile avansate experimentale pot îmbunătăți semnificativ calitatea vieții pacienților.
Cum se poate preveni boala pulmonară obstructivă cronică?
BPOC poate fi prevenită cu ajutorul mai multor metode simple și ușor de implementat care reduc riscurile în mod semnificativ:
- Renunțarea la fumat (încetarea fumatului [19, 20], abordarea unor terapii alopate ajutătoare, evitarea fumatului pasiv);
- Evitarea mediilor poluante și a alergenilor (inclusiv fumul de la gătit);
- Utilizarea măștilor de protecție la locurile de muncă cu factori de risc BPOC;
- Vaccinarea periodică (antigripală, vaccinare pentru pneumococ și anti COVID-19, dacă e cazul);
- Abordarea unui stil de viață sănătos (exerciții fizice regulate, exerciții de respirație, dietă sănătoasă, evitarea obezității [21]);
- Tratarea cât mai timpurie a infecțiilor respiratorii;
- Evitarea drogurilor;
- Consiliere genetică (dacă au existat cazuri în familie depistate cu deficiență de alpha-1 antitrypsină);
- Informare corectă legată de BPOC (educația medicală preventivă are un rol esențial [22]).
Concluzii
BPOC este o boală multifactorială, dar ale cărei simptome pot fi gestionate, dacă se iau măsuri din timp. Trebuie să discutați imediat cu medicul dumneavoastră dacă observați că au apărut probleme respiratorii.
De multe ori, BPOC este dificil de diagnosticat, motiv pentru care este nevoie ca medicul să cunoască simptomele și modul de debut, istoricul familial, dacă sunteți fumător sau sunteți expuși fumatului pasiv sau dacă aveți un loc de muncă cu factori de risc ai BPOC.
Este important ca planul de tratament al BPOC să înceapă cât mai curând posibil, deoarece promptitudinea intervenției medicale interdisciplinare poate avea un impact semnificativ asupra rezultatelor pe termen lung, evitându-se episoadele de exacerbare a simptomelor și complicațiile.
Referințe
- Cagle SD Jr, Landrum LS, Kennedy AM. Chronic Obstructive Pulmonary Disease: Diagnosis and Management. Am Fam Physician. 2023 Jun;107(6):604-612. Available at: https://pubmed.ncbi.nlm.nih.gov/37327161/
- American Lung Association, What Is Spirometry and Why It Is Done. Available at: https://www.lung.org/lung-health-diseases/lung-procedures-and-tests/spirometry
- National Health Service UK, Chronic obstructive pulmonary disease (COPD). Available at: https://www.nhs.uk/conditions/chronic-obstructive-pulmonary-disease-copd/diagnosis/
- National Heart, Lung, and Blood Institute, What is alpha-1 antitrypsin deficiency?. Available at: https://www.nhlbi.nih.gov/health/alpha-1-antitrypsin-deficiency
- Agarwal AK, Raja A, Brown BD. Chronic Obstructive Pulmonary Disease. 2023 Aug 7. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan–. Available at: https://www.ncbi.nlm.nih.gov/books/NBK559281/
- George DL. Chronic obstructive pulmonary disease treatment options. J Manag Care Pharm. 2004 Jul;10(4 Suppl):S11-6. Available at: https://pubmed.ncbi.nlm.nih.gov/15253682/
- Wheaton AG, Liu Y, Croft JB, VanFrank B, Croxton TL, Punturieri A, Postow L, Greenlund KJ. Chronic Obstructive Pulmonary Disease and Smoking Status – United States, 2017. MMWR Morb Mortal Wkly Rep. 2019 Jun 21;68(24):533-538. doi: 10.15585/mmwr.mm6824a1. Available at: https://pubmed.ncbi.nlm.nih.gov/31220055/
- Born CDC, Bhadra R, D’Souza G, Kremers SPJ, Sambashivaiah S, Schols AMWJ, Crutzen R, Beijers RJHCG; P4O2 Consortium. Combined Lifestyle Interventions in the Prevention and Management of Asthma and COPD: A Systematic Review. Nutrients. 2024 May 17;16(10):1515. doi: 10.3390/nu16101515. Available at: https://pubmed.ncbi.nlm.nih.gov/38794757/
- Faqihi BM, Trethewey SP, Morlet J, Parekh D, Turner AM. Bilevel positive airway pressure ventilation for non-COPD acute hypercapnic respiratory failure patients: A systematic review and meta-analysis. Ann Thorac Med. 2021 Oct-Dec;16(4):306-322. doi: 10.4103/atm.atm_683_20. Available at: https://pubmed.ncbi.nlm.nih.gov/34820018/
- Abubacker AP, Ndakotsu A, Chawla HV, Iqbal A, Grewal A, Myneni R, Vivekanandan G, Khan S. Non-invasive Positive Pressure Ventilation for Acute Cardiogenic Pulmonary Edema and Chronic Obstructive Pulmonary Disease in Prehospital and Emergency Settings. Cureus. 2021 Jun 13;13(6):e15624. doi: 10.7759/cureus.15624. Available at: https://pubmed.ncbi.nlm.nih.gov/34277241/
- Blagev DP. Comparison Among Different Inhalers in COPD: The Differences Are Too Big and Too Small, and It Matters. Chest. 2023 Apr;163(4):731-732. doi: 10.1016/j.chest.2023.01.013. Available at: https://pubmed.ncbi.nlm.nih.gov/37031973/
- Feldman WB, Avorn J, Kesselheim AS, Gagne JJ. Chronic Obstructive Pulmonary Disease Exacerbations and Pneumonia Hospitalizations Among New Users of Combination Maintenance Inhalers. JAMA Intern Med. 2023 Jul 1;183(7):685-695. doi: 10.1001/jamainternmed.2023.1245. Available at: https://pubmed.ncbi.nlm.nih.gov/37213116/
- Ashraf O, Disilvio B, Young M, Ghosh S, Cheema T. Surgical Interventions for COPD. Crit Care Nurs Q. 2021 Jan/Mar;44(1):49-60. doi: 10.1097/CNQ.0000000000000339. Available at: https://pubmed.ncbi.nlm.nih.gov/33234859/
- Klooster K, Slebos DJ. Endobronchial Valves for the Treatment of Advanced Emphysema. Chest. 2021 May;159(5):1833-1842. doi: 10.1016/j.chest.2020.12.007. Available at: https://pubmed.ncbi.nlm.nih.gov/33345947/
- Gompelmann D, Shah PL, Valipour A, Herth FJF. Bronchoscopic Thermal Vapor Ablation: Best Practice Recommendations from an Expert Panel on Endoscopic Lung Volume Reduction. Respiration. 2018;95(6):392-400. doi: 10.1159/000489815. Epub 2018 Jun 12. Available at: https://pubmed.ncbi.nlm.nih.gov/29895029/
- Lee M, Sharma S, Mora Carpio AL. Lung Volume Reduction Surgery. 2024 Aug 11. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan–. Available at: https://pubmed.ncbi.nlm.nih.gov/32644755/
- Mandru R, Zhou CY, Pauley R, Burkes RM. Considerations for and Mechanisms of Adjunct Therapy in COPD. J Clin Med. 2021;10(6):1225. doi: 10.3390/jcm10061225. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC7999347/
- Papi A, Morandi L, Fabbri LM. Prevention of Chronic Obstructive Pulmonary Disease. Clin Chest Med. 2020 Sep;41(3):453-462. doi: 10.1016/j.ccm.2020.05.004. Available at: https://pubmed.ncbi.nlm.nih.gov/32800198/
- van der Molen T, Schokker S. Primary prevention of chronic obstructive pulmonary disease in primary care. Proc Am Thorac Soc. 2009 Dec;6(8):704-6. doi: 10.1513/pats.200907-062DP. Available at: https://pubmed.ncbi.nlm.nih.gov/20008880/
- Wise RA, Tashkin DP. Preventing chronic obstructive pulmonary disease: what is known and what needs to be done to make a difference to the patient? Am J Med. 2007 Aug;120(8 Suppl 1):S14-22. doi: 10.1016/j.amjmed.2007.04.008. https://pubmed.ncbi.nlm.nih.gov/17678939/
- Ambrosino N, Bertella E. Lifestyle interventions in prevention and comprehensive management of COPD. Breathe (Sheff). 2018 Sep;14(3):186-194. doi: 10.1183/20734735.018618. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC6118879/
- Rossaki FM, Hurst JR, van Gemert F, Kirenga BJ, Williams S, Khoo EM, Tsiligianni I, Tabyshova A, van Boven JF. Strategies for the prevention, diagnosis and treatment of COPD in low- and middle- income countries: the importance of primary care. Expert Rev Respir Med. 2021 Dec;15(12):1563-1577. doi: 10.1080/17476348.2021.1985762. Epub 2021 Oct 12. Available at: https://pubmed.ncbi.nlm.nih.gov/34595990/