Cum se realizează diagnosticarea epilepsiei?
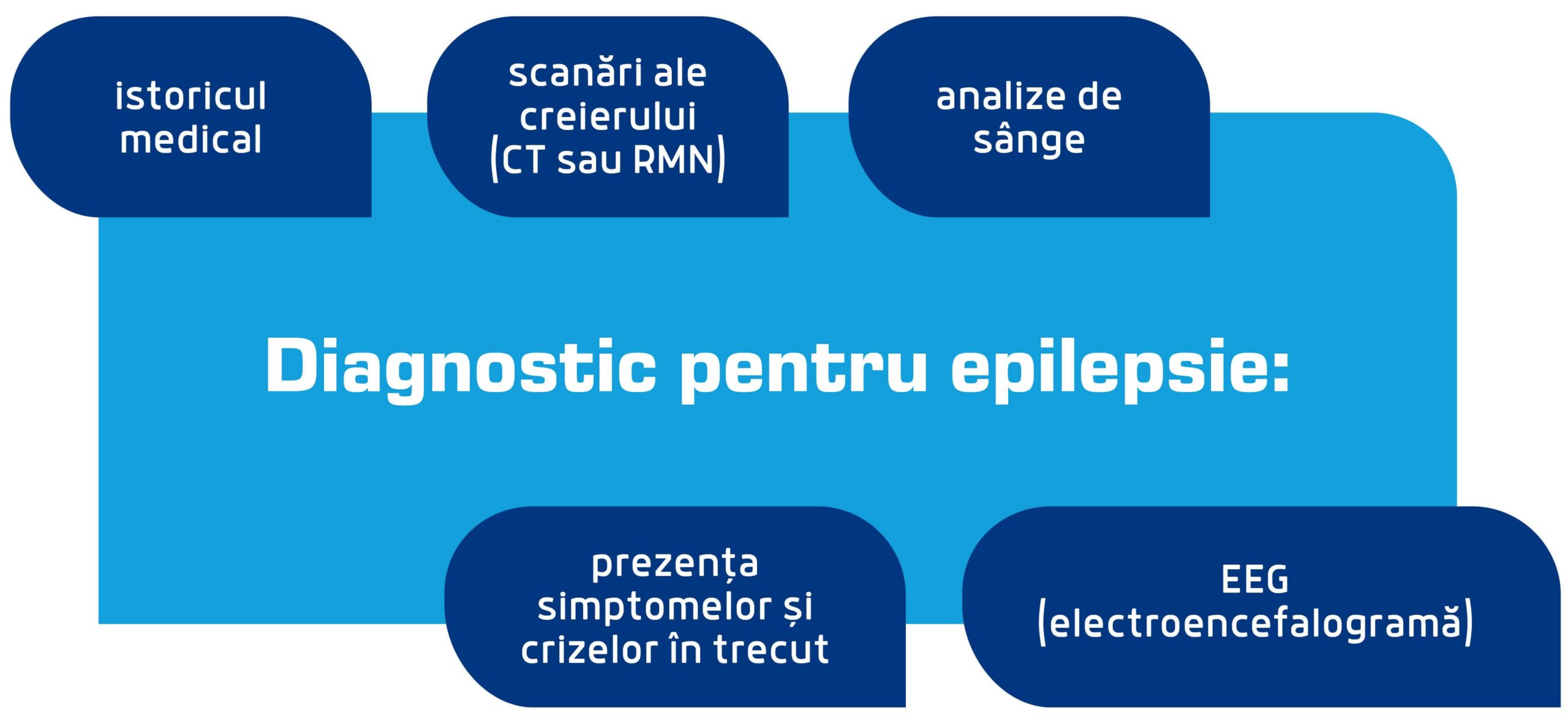
Diagnosticarea epilepsiei are la bază:
- istoricul medical;
- prezența simptomelor și crizelor în trecut;
- rezultatele testelor specifice.
Medicul vă va pune întrebări în legătură cu simptomele precedente crizelor. Dacă nu vă puteți aminti criza, discutați cu cineva care a fost prezent în timpul acesteia.
Anumite teste pot ajuta la confirmarea unui diagnostic de epilepsie:
- analize de sânge,
- EEG (electroencefalogramă),
- scanări ale creierului (CT sau RMN).
Orice rezultat anormal poate ajuta la clasificarea tipului de epilepsie. Pentru mai multe informații despre cauzele, simptomele și tipurile de epilepsie, citiți Ce este epilepsia? și Care sunt principalele tipuri de crize epileptice?
Diagnosticarea epilepsiei – ce tipuri de analize și teste sunt recomandate?
Medicul va întreba dacă ați experimentat oricare dintre următoarele în timpul unei crize:
- rigiditate musculară;
- pierderea controlului intestinelor sau al vezicii urinare în timpul crizei;
- modificarea respirației;
- culoare palidă a pielii;
- privire goală;
- pierderea de conștiință;
- probleme de vorbire sau de înțelegere.
Electroencefalografia (EEG): Acest test măsoară activitatea electrică din creier. Convulsiile produc activitate electrică anormală.
Pentru mai multe informații despre EEG, urmăriți interviul video cu medic primar Livia Popa.
Scanări ale creierului: Imagistică prin rezonanță magnetică (IRM) este utilizată pentru a identifica tumori, infecții sau anomalii ale vaselor de sânge care pot constitui cauza crizelor epileptice. Dacă aveți două sau mai multe crize care nu au fost cauzate de o afecțiune medicală se consideră că aveți epilepsie.
Resurse și suport pentru pacienți
Suferiți de epilepsie? Programați-vă acum contactând recepția Institutului RoNeuro la numărul de telefon 0374 46 2222, luni și marți între orele 08:00 – 19:00, iar de miercuri până vineri între orele 08:00 – 18:00.
La momentul programării, puteți opta și pentru consultație neurologică gratuită, decontată prin Casa Națională de Asigurări de Sănătate. Mai mult, pot fi efectuate programări online.
Locuiți într-o zonă izolată sau nu vă puteți deplasa la clinică? RoNeuro oferă și opțiunea de telemedicină.
Cum se gestionează epilepsia?
Deși epilepsia nu poate fi vindecată, sunt disponibile multe opțiuni de tratament.
Majoritatea persoanelor cu epilepsie pot gestiona boala cu tratament medicamentos cu antiepileptice și prin evitarea declanșatorilor.
Tratamentul este recomandat în funcție de:
- vârstă;
- tipul de epilepsie;
- cauza epilepsiei (dacă este cunoscută).

Multe medicamente antiepileptice trebuie să fie monitorizate prin analize de sânge regulate pentru a vă asigura că doza respectivă:
- nu este prea scăzută;
- nu este prea mare;
- nu cauzează alte probleme medicale.
Cât timp va trebui să iau medicamente antiepileptice?
Durata tratamentului depinde de tipul de epilepsie și de răspunsul la medicație.
Decizia este bazată pe mai mulți factori, precum absența leziunilor cerebrale (pe RMN), rezultatele EEG și istoricul medical.
Ce alte opțiuni de tratament pentru epilepsiei există?
Epilepsia poate fi gestionată și cu opțiuni nonfarmaceutice, dacă medicamentele nu sunt suficiente sau nu au efectul dorit.
Intervenții chirurgicale asupra zonei creierului care provoacă crizele
Acestea sunt folosite atunci când medicamentele nu funcționează sau dacă crizele sunt severe și debilitante. Este important ca înainte de intervenție să fiți evaluați la un centru pentru epilepsie.
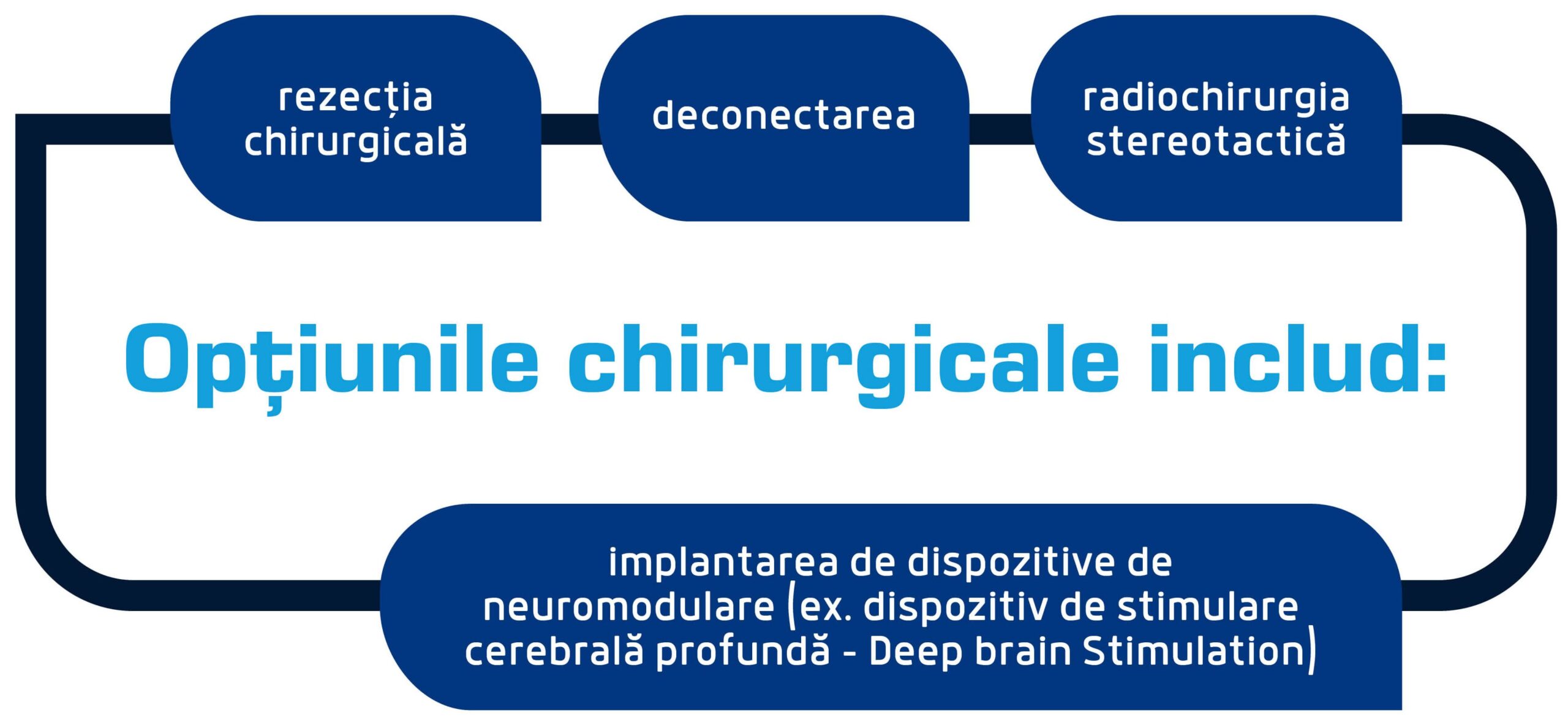
Rezecția chirurgicală este îndepărtarea țesutului anormal.
Deconectarea se referă la tăierea fasciculelor de fibre care conectează zone ale creierului
Radiochirurgia stereotactică vizează distrugerea țintită a țesutului cerebral anormal.
Implantarea de dispozitive de neuromodulare (ex. dispozitiv de stimulare cerebrală profundă – Deep brain Stimulation) se bazează pe transmiterea de impulsuri electrice către creier pentru a reduce crizele în timp.
Stimularea nervului vag
Aceasta presupune stimularea repetată a nervului vag cu ajutorul unor electrozi implantați, fiind tolerat de adulții cu crize parțiale netratabile medical și punând duce la o reducere de 50% a crizelor după 3 luni de tratament [1].
Efectele secundare includ:
- disconfort la nivelul feței sau al gâtului atunci când stimulatorul este activat;
- tuse;
- dificultăți de respirație la efort;
- răgușeală a vocii [1].
Toate efectele adverse sunt legate de intensitatea stimulării și se reduc rapid la majoritatea pacienților.
Dieta terapeutică
Dieta ketogenică și dieta Atkins modificată – diete bogate în grăsimi, moderate în proteine și sărace în carbohidrați – sunt cele mai comune diete recomandate pentru persoanele cu epilepsie.
Dietele sunt recomandate mai ales copiilor la care medicația nu a fost eficientă și care nu sunt candidați pentru intervenție chirurgicală.
Un studiu care a evaluat impactul dietelor arată că 35% din grupul cu dietă Atkins și 10% din grupul cu dietă ketogenică au avut o scădere de 51-75% a frecvenței crizelor epileptice [3].
| Dieta ketogenică | Dieta Atkins |
|---|---|
| Conținut scăzut de carbohidrați, moderat de proteine, bogat în grăsimi | Conținut foarte scăzut de carbohidrați, moderat de proteine, bogat în grăsimi |
| Aduce organismul în starea metabolică de cetoză (organismul utilizează ca sursă principală de energie grăsimile nu zahărul) | Aduce organismul în starea de cetoză, dar Implică creșterea treptată a aportului de carbohidrați, care va scoate în cele din urmă organismul din cetoză |
| Aproximativ 20% din calorii provin din proteine. Aport total de carbohidrați = 20-50 g pe zi. Consumul a mai puțin de 5% din calorii din carbohidrați, 10-30% din proteine și 65-90% din grăsimi | Până la 30% din calorii provin din proteine, în funcție de fază. Faza 1 (inducerea): Permite consumul a 20-25 g de carbohidrați pe zi până când ajungeți la greutatea dvs. țintă + 7kg. Faza 2: 25-50 g de carbohidrați pe zi până când sunteți la 5 kg de greutatea dvs. țintă. Faza 3: Consumul de carbohidrați crește la 50-80 g pe zi, până când vă atingeți greutatea țintă și o mențineți timp de 1 lună. Faza 4: 80-100 g de carbohidrați net pe zi pentru menținerea greutății. |
| Restrictivă | Permite o varietate mai mare de alimente, cum ar fi mai multe fructe și legume și chiar unele cereale |
| Necesită monitorizarea cetonelor | Nu necesită monitorizarea cetonelor |
| Reducere drastică a alimentelor bogate în carbohidrați, inclusiv dulciuri, băuturi zaharoase, pâine, cereale, fructe, leguminoase și cartofi | |
| Pot duce la pierderea în greutate prin scăderea numărului de calorii consumate | |
Mai multe informații despre alte opțiuni de gestionare a epilepsiei vor fi prezentate într-un articol ulterior.
Concluzii
Diagnosticul și tratamentul corect al epilepsiei sunt pașii esențiali în gestionarea acestei afecțiuni. Diagnosticul este pus doar de către un cadru medical și necesită analiza istoricului medical, evaluarea simptomelor și efectuarea de teste specifice, precum EEG. Astfel, tratamentul poate fi personalizat în funcție de tipul de crize și de individ.
Medicația reprezintă prima linie de tratament, fiind eficientă în majoritatea cazurilor. Totuși, pentru pacienții rezistenți la medicație există diferite opțiuni, precum intervențiile chirurgicale și terapiile inovatoare, precum stimularea cerebrală profundă.
Alte metode de gestionare a epilepsiei includ stimularea nervului vag, folosirea canabisului medical și implementarea dietelor sărace în carbohidrați.
Cu o abordare bine coordonată și personalizată, pacienții cu epilepsie pot obține o îmbunătățire semnificativă a calității vieții.
Referințe
- Vagus nerve stimulation for epilepsy: A Review. Seizure.
- Shoemaker, S. (2023, June 23). Atkins vs. Keto: What’s the difference? Healthline. https://www.healthline.com/nutrition/atkins-vs-keto#atkins
- Ghazavi A, Tonekaboni SH, Karimzadeh P, Nikibakhsh AA, Khajeh A, Fayyazi A. The ketogenic and atkins diets effect on intractable epilepsy: a comparison. Iran J Child Neurol. 2014 Summer;8(3):12-7.
- Zaheer S, Kumar D, Khan MT, Giyanwani PR, Kiran F. Epilepsy and Cannabis: A Literature Review. Cureus. 2018 Sep 10;10(9):e3278. doi: 10.7759/cureus.3278. PMID: 30443449; PMCID: PMC6235654.





