De ce suntem stresați când nu dormim?
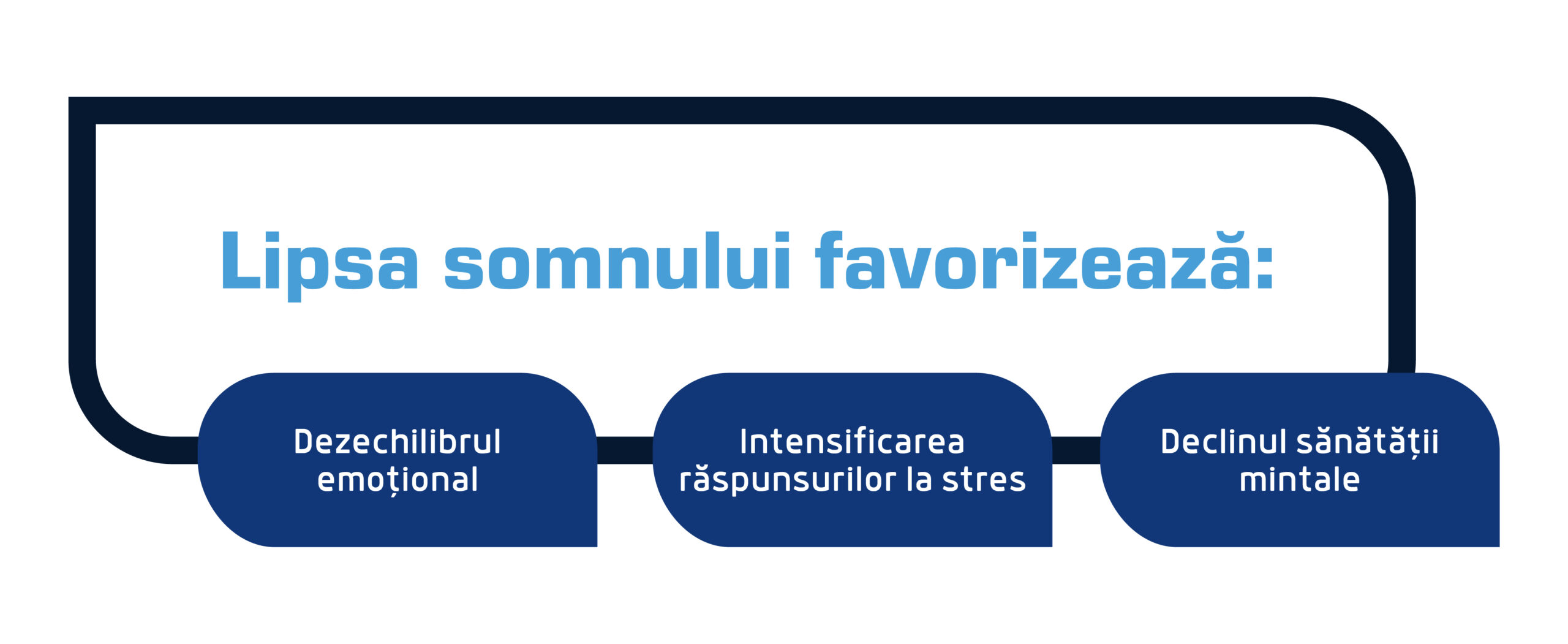
Suntem mai stresați când nu dormim deoarece somnul este un proces biologic fundamental care reglează emoțiile, susține sănătatea mintală și permite creierului să facă față stresului zilnic [1]. Atunci când somnul este perturbat sau insuficient, echilibrul emoțional slăbește, răspunsurile la stres se intensifică și bunăstarea psihologică scade [2]. Astfel, lipsa somnului favorizează:
- Dezechilibrul emoțional,
- Intensificarea răspunsurilor la stres,
- Declinul sănătății mintale.
Înțelegerea relației dintre somn și stres [3] evidențiază de ce prioritizarea odihnei este necesară pentru rezistența emoțională și sănătatea generală. În acest context, rolurile profesionale ale psihologilor și psihiatrilor [4] în reglarea somnului sunt esențiale, pentru a oferi pacienților strategii practice de îmbunătățire a calității odihnei.
Cum ne afectează somnul emoțiile?
În timpul somnului REM (somn cu mișcări rapide ale ochilor), creierul procesează experiențele din timpul zilei, ajutând la reducerea intensității emoționale și la integrarea acestora în memorie [5]. Acest proces ne permite trezirea cu o perspectivă emoțională clară și echilibrată [6]. Astfel, în timp ce dormim:
- Amintirile emoționale sunt reorganizate,
- Experiențele stresante sunt mai ușor de gestionat.
Atunci când somnul este adecvat, acesta acționează asemenea unei „resetări și recalibrări emoționale”, care ne face să ne simțim calmi, răbdători și capabili să răspundem rațional, în loc să reacționăm impulsiv [7].
Lipsa somnului crește:
- Reactivitatea emoțională,
- Starea de iritabilitate, tristețe și anxietate,
- Inabilitatea de a gestiona problemele zilnice.
Atunci când somnul este perturbat, centrul emoțional al creierului devine mai reactiv, în timp ce zonele responsabile de gândirea rațională și autocontrol funcționează mai puțin eficient [8]. Persoanele care sunt private de somn raportează deseori că se simt agitate, sensibile emoțional și mai puțin capabile să facă față evenimentelor frustrante [9].
Somnul afectează interpretarea emoțională [10] eronată a:
- Indiciilor sociale (expresii faciale, tonul vocii, gesturile);
- Situațiilor neutre (acestea putând fi considerate amenințătoare sau negative).

Această percepție emoțională distorsionată mărește conflictul interpersonal, contribuind la amplificarea stresului, iar echilibrul emoțional devine fragil [11].
Resurse și suport pentru pacienți
Dacă ați observat că aveți un somn deficitar sau tulburat, atunci o evaluare a somnului ar putea să vă fie de ajutor. Programați-vă acum la o consultație contactând recepția Institutului RoNeuro la numărul de telefon 0374 46 2222, luni și marți între orele 08:00 – 19:00, iar de miercuri până vineri între orele 08:00 – 18:00.
La momentul programării, puteți opta și pentru consultație neurologică gratuită, decontată prin Casa Națională de Asigurări de Sănătate.
Locuiți într-o zonă izolată sau nu vă puteți deplasa la clinică? Institutul RoNeuro oferă și opțiunea de telemedicină.
Cât de important este somnul pentru sănătatea mintală?
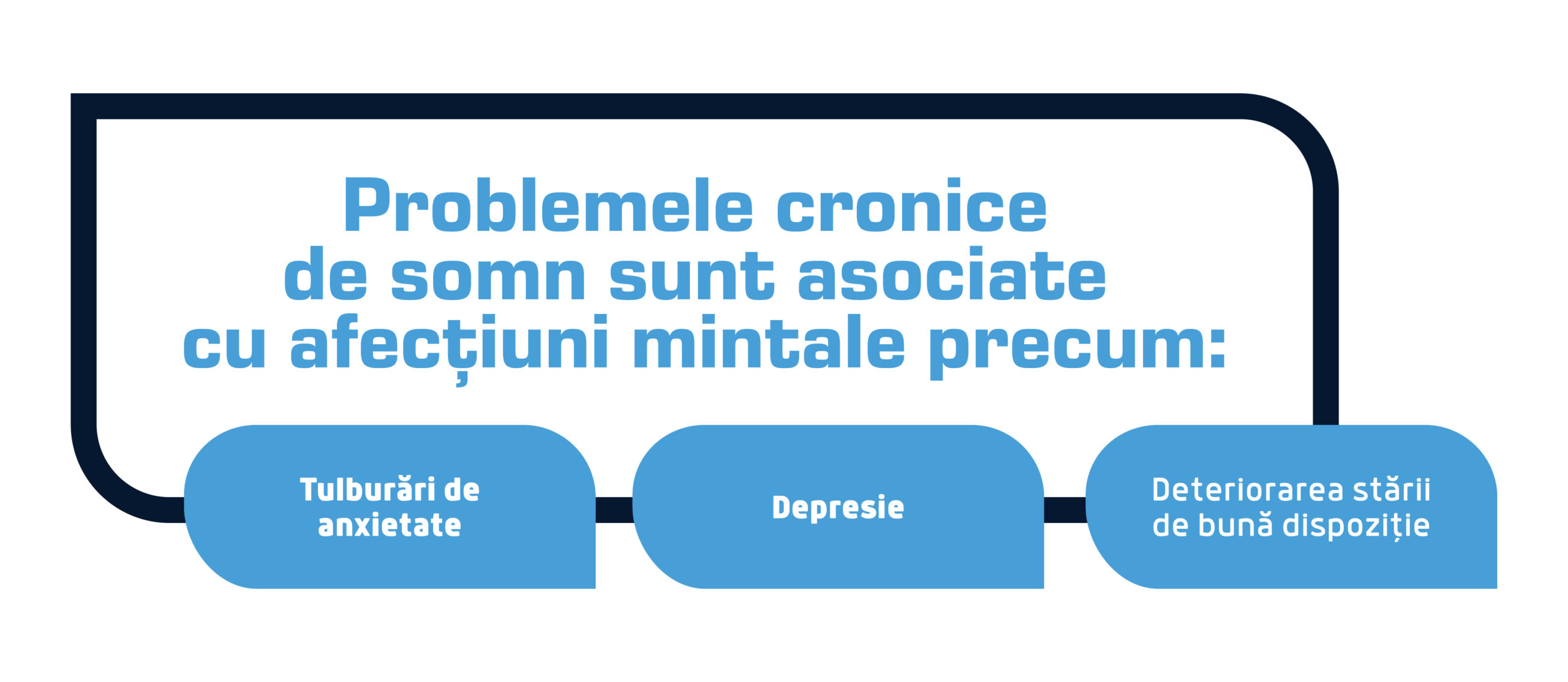
Somnul și sănătatea mintală sunt interconectate [12,13]. Un somn adecvat susține funcționarea cognitivă, stabilitatea emoțională și rezistența psihologică. În schimb, problemele cronice de somn sunt puternic asociate cu afecțiuni mintale [14], precum:
- Tulburări de anxietate,
- Depresie
- Deteriorarea stării de bună dispoziție.
În multe cazuri, tulburările de somn sunt atât un simptom, cât și un factor care contribuie la bolile mintale formând o relație bidirecțională [15] somn ↔ boli mintale. Un somn adecvat ajută la reglarea neurotransmițătorilor și hormonilor care influențează starea de spirit, motivația și nivelul de stres.
Atunci când somnul este perturbat, aceste sisteme chimice devin dezechilibrate, crescând vulnerabilitatea la stresul emoțional. În timp, privarea cronică de somn poate contribui [16] la:
- Apariția unor tipare de gândire negative,
- Scăderea motivației,
- Dificultăți în a experimenta starea de plăcere și bucurie.

Este important de menționat că o calitate mai bună a somnului are un rol esențial [17] în:
- Reducerea anxietății,
- Diminuarea simptomelor depresive,
- Îmbunătățirea controlului emoțional.
Din acest motiv, somnul este considerat un pilon fundamental al sănătății mintale, alături de nutriție, activitate fizică și sprijin social [18].
De ce suntem mai stresați atunci când nu dormim?
Legătura dintre privarea de somn și stres se bazează pe mecanisme ce produc efecte biologice și psihologice. Astfel, din punct de vedere al efectelor biologice, lipsa somnului activează sistemul de răspuns la stres al organismului, hormonii stresului rămânând crescuți atunci când somnul este insuficient [19]. Consecințele unui nivel ridicat al hormonilor de stres sunt:
- Dificultăți de relaxare,
- Concentrare mintală slabă,
- Creșterea tensiunii fizice.
Toate acestea creează un cerc vicios în care stresul perturbă și mai mult somnul. Privarea de somn afectează, de asemenea, capacitatea creierului de a regla stresul [20,21] având următoarele consecințe:
- Capacitate redusă de rezolvare a problemelor,
- Reglare emoțională mai slabă,
- Deficiență în luarea deciziilor,
- Hiperactivitatea sistemelor de răspuns la stres.

Prin urmare, provocările cotidiene par mai solicitante, iar strategiile de adaptare devin mai puțin eficiente iar sarcinile care în mod normal ar fi gestionabile, pot deveni epuizante sau copleșitoare. Din punct de vedere psihologic, lipsa somnului are efecte [22] în:
- Reducerea răbdării, rezistenței și a optimismului;
- Amplificarea pesimismului și a gândirii negative;
- Scăderea toleranței la evenimente frustrante.
Astfel, când suntem obosiți, avem o predispoziție să ne focalizăm atenția asupra aspectelor negative ale situațiilor, devenind mai puțin capabili să descoperim soluții [23]. Gândirea negativă mărește stresul perceput, chiar și atunci când cerințele externe nu s-au schimbat.
Privarea cronică de somn poate favoriza sindromul burnout, epuizare emoțională și un sentiment persistent de copleșire [24].
Pentru informații suplimentare despre importanța unui somn de calitate și impactul său asupra sănătății fizice si psihologice, vizionați acest material:
Care este rolul psihologului și psihiatrului în gestionarea somnului?
Atunci când problemele de somn persistă și încep să afecteze funcționarea zilnică, sprijinul profesional este esențial. Psihologii și psihiatrii au roluri distincte, dar complementare, în a ajuta indivizii să își regleze somnul pentru o mai bună gestionare a stresului [25].
Psihologii se concentrează în principal pe aspectele comportamentale și cognitive ale somnului ajutând prin abordări terapeutice la identificarea [26] și ameliorarea:
- Obiceiurilor de somn nesănătoase,
- Gândurilor nefavorabile și dăunătoare.
Terapiile psihologice pot aborda, stresul, depresia, anxietatea și problemele emoționale subiacente care interferează cu somnul, cu ajutorul unor strategii de adaptare [27] care reduc excitația mentală din timpul nopții și dezvoltarea unor rutine care promovează un somn de calitate.
Psihiatrii evaluează problemele de somn dintr-o perspectivă clinică și neurologică pentru a afla dacă acestea necesită tratament medical. Astfel, în unele cazuri, ei pot prescrie medicamente pentru a gestiona insomnia severă sau tulburările de sănătate mintală asociate, luând în considerare riscurile și beneficiile [28].
Împreună, psihologii și psihiatrii oferă o abordare cuprinzătoare a reglării somnului, abordând atât factorii psihologici, cât și cei neurologici care contribuie la stresul legat de somn.
Ce putem face pentru a dormi mai bine?
Îmbunătățirea somnului începe cu adoptarea unor obiceiuri zilnice sănătoase. Stabilirea unui program constant de somn ajută la reglarea ceasului intern al organismului, facilitând adormirea și trezirea naturală [29]. Pentru aceasta puteți face următoarele:
- Culcați-vă și treziți-vă la aceeași oră,
- Creați o rutină calmă și odihnitoare pentru ora de culcare (liniște, întuneric, temperatură confortabilă),
- Reduceți timpul petrecut în fața ecranelor,
- Evitați cofeina spre sfârșitul zilei,
- Gestionați grijile proactiv în timpul zilei și nu seara,
- Practicați activități fizice regulate dimineața.
Activitatea fizică din timpul zilei susține un somn mai bun noaptea, atâta timp cât nu este prea aproape de ora de culcare. Gestionarea stresului este un alt factor cheie. Sunt recomandate tehnicile de reducere a stresului [30] precum:
- Respirație profundă,
- Exerciții de relaxare,
- Mindfulness.
Concluzii
Somnul este un proces fundamental care susține echilibrul emoțional, sănătatea mintală și reglarea eficientă a stresului. Atunci când somnul este insuficient, reactivitatea emoțională crește, hormonii stresului cresc, iar capacitățile de adaptare slăbesc.
Acest lucru explică de ce chiar și provocările minore pot fi copleșitoare atunci când suntem privați de somn. Lipsa cronică de somn nu numai că crește stresul, dar contribuie și la dificultăți de sănătate mintală pe termen lung.
Din acest motiv este importantă prioritizarea odihnei ca parte esențială a stării de bine. Sprijinul profesional din partea psihologilor și psihiatrilor poate fi neprețuit atunci când problemele de somn persistă, în timp ce schimbările practice ale stilului de viață pot îmbunătăți semnificativ calitatea somnului.
Referințe
- Mayo Foundation for Medical Education and Research, Sleep disorders. Available at: https://www.mayoclinic.org/diseases-conditions/sleep-disorders/symptoms-causes/syc-20354018
- Kalmbach DA, Anderson JR, Drake CL. The impact of stress on sleep: Pathogenic sleep reactivity as a vulnerability to insomnia and circadian disorders. J Sleep Res. 2018;27(6):e12710. doi:10.1111/jsr.12710. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC7045300/
- Minkel JD, Banks S, Htaik O, et al. Sleep deprivation and stressors: evidence for elevated negative affect in response to mild stressors when sleep deprived. Emotion. 2012;12(5):1015-1020. doi:10.1037/a0026871. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC3964364/
- Fredrickson PA, Richardson JW, Esther MS, Lin SC. Sleep disorders in psychiatric practice. Mayo Clin Proc. 1990 Jun;65(6):861-8. doi: 10.1016/s0025-6196(12)62577-4. Available at: https://pubmed.ncbi.nlm.nih.gov/2195247/
- Scarpelli S, Bartolacci C, D’Atri A, Gorgoni M, De Gennaro L. The Functional Role of Dreaming in Emotional Processes. Front Psychol. 2019;10:459. doi:10.3389/fpsyg.2019.00459. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC6428732/
- Carollo G, Degasperi G, Cellini N. The role of sleep and wakefulness in the recognition of emotional pictures. J Sleep Res. 2022;31(6):e13695. doi:10.1111/jsr.13695. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC9786839/
- Goldstein AN, Walker MP. The role of sleep in emotional brain function. Annu Rev Clin Psychol. 2014;10:679-708. doi:10.1146/annurev-clinpsy-032813-153716. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC4286245/
- Hyndych A, El-Abassi R, Mader EC Jr. The Role of Sleep and the Effects of Sleep Loss on Cognitive, Affective, and Behavioral Processes. Cureus. 2025;17(5):e84232. doi:10.7759/cureus.84232. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC12168795/
- Tomaso CC, Johnson AB, Nelson TD. The effect of sleep deprivation and restriction on mood, emotion, and emotion regulation: three meta-analyses in one. Sleep. 2021;44(6):zsaa289. doi:10.1093/sleep/zsaa289. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC8193556/
- van der Helm E, Gujar N, Walker MP. Sleep deprivation impairs the accurate recognition of human emotions. Sleep. 2010;33(3):335-342. doi:10.1093/sleep/33.3.335. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC2831427/
- Kowalczuk K, Krajewska-Kułak E, Sobolewski M. Relationships Between Sleep Problems and Stress Coping Strategies Adopted by Nurses Including Socio-Occupational Factors. Front Psychiatry. 2021;12:660776. Published 2021 Jun 10. doi:10.3389/fpsyt.2021.660776. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC8223071/
- Kozhemiako N, Mita C, Panagiotaropoulou GM, Lewis KJS, Sofer T, Purcell SM. The Interplay Between Sleep and Mental Health: A Genetic Perspective. Biol Psychiatry. 2025;98(11):863-874. doi:10.1016/j.biopsych.2025.06.024. Available at: https://pubmed.ncbi.nlm.nih.gov/40618946/
- Dagani J, Buizza C, Cela H, Sbravati G, Rainieri G, Ghilardi A. The Interplay of Sleep Quality, Mental Health, and Sociodemographic and Clinical Factors among Italian College Freshmen. J Clin Med. 2024;13(9):2626. Published 2024 Apr 29. doi:10.3390/jcm13092626. Available at: https://pubmed.ncbi.nlm.nih.gov/38731154/
- Institute of Medicine (US) Committee on Sleep Medicine and Research; Colten HR, Altevogt BM, editors. Sleep Disorders and Sleep Deprivation: An Unmet Public Health Problem. Washington (DC): National Academies Press (US); 2006. 3, Extent and Health Consequences of Chronic Sleep Loss and Sleep Disorders. Available from: Available at: https://www.ncbi.nlm.nih.gov/books/NBK19961/
- Freeman D, Sheaves B, Waite F, Harvey AG, Harrison PJ. Sleep disturbance and psychiatric disorders. Lancet Psychiatry. 2020;7(7):628-637. doi:10.1016/S2215-0366(20)30136-X. Available at: https://pubmed.ncbi.nlm.nih.gov/32563308/
- Tomaso CC, Johnson AB, Nelson TD. The effect of sleep deprivation and restriction on mood, emotion, and emotion regulation: three meta-analyses in one. Sleep. 2021;44(6):zsaa289. doi:10.1093/sleep/zsaa289. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC8193556/
- Scott AJ, Webb TL, Martyn-St James M, Rowse G, Weich S. Improving sleep quality leads to better mental health: A meta-analysis of randomised controlled trials. Sleep Med Rev. 2021;60:101556. doi:10.1016/j.smrv.2021.101556. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC8651630/
- Lim DC, Najafi A, Afifi L, et al. The need to promote sleep health in public health agendas across the globe. Lancet Public Health. 2023;8(10):e820-e826. doi:10.1016/S2468-2667(23)00182-2. https://pmc.ncbi.nlm.nih.gov/articles/PMC10664020/
- Coco M, Buscemi A, Guarnera M, La Paglia R, Perciavalle V, Di Corrado D. Sleep Deprivation and Physiological Responses. A Case Report. J Funct Morphol Kinesiol. 2019;4(2):17. Published 2019 Apr 3. doi:10.3390/jfmk4020017. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC7739356/
- Chu B, Marwaha K, Sanvictores T, et al. Physiology, Stress Reaction. [Updated 2024 May 7]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. Available at: https://www.ncbi.nlm.nih.gov/books/NBK541120/
- Nollet M, Wisden W, Franks NP. Sleep deprivation and stress: a reciprocal relationship. Interface Focus. 2020;10(3):20190092. doi:10.1098/rsfs.2019.0092. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC7202382/
- Hernandez R, Vu TT, Kershaw KN, et al. The Association of Optimism with Sleep Duration and Quality: Findings from the Coronary Artery Risk and Development in Young Adults (CARDIA) Study. Behav Med. 2020;46(2):100-111. doi:10.1080/08964289.2019.1575179. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC7282476/
- Alhola P, Polo-Kantola P. Sleep deprivation: Impact on cognitive performance. Neuropsychiatr Dis Treat. 2007;3(5):553-567. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC2656292/
- Saintila J, Soriano-Moreno AN, Ramos-Vera C, Oblitas-Guerrero SM, Calizaya-Milla YE. Association between sleep duration and burnout in healthcare professionals: a cross-sectional survey. Front Public Health. 2024;11:1268164. Published 2024 Jan 10. doi:10.3389/fpubh.2023.1268164. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC10806404/
- Neurocare group Pty Ltd, Why our Psychologists and Psychiatrists are big on addressing sleep in mental health, 2018. Available at: https://www.neurocaregroup.com/en-au/news-insights/why-our-psychologists-and-psychiatrists-are-big-on-addressing-sleep-in-mental-health-au
- Chung Easton V. Psychology vs Psychiatry: Roles, Training, and Collaboration in Mental Health Care. Available at: https://www.blueprint.ai/blog/psychology-vs-psychiatry-roles-training-and-collaboration-in-mental-health-care
- Mindstate Psychology, Psychologist vs. Psychiatrist: Understanding the Key Differences for Perth Residents, 2025. Available at: https://www.mindstatepsychology.com.au/blog/psychologist-vs-psychiatrist
- Chellappa SL, Aeschbach D. Sleep and anxiety: From mechanisms to interventions. Sleep Med Rev. 2022;61:101583. doi:10.1016/j.smrv.2021.101583. Available at: https://pubmed.ncbi.nlm.nih.gov/34979437/
- Baranwal N, Yu PK, Siegel NS. Sleep physiology, pathophysiology, and sleep hygiene. Prog Cardiovasc Dis. 2023;77:59-69. doi:10.1016/j.pcad.2023.02.005. Available at: https://pubmed.ncbi.nlm.nih.gov/36841492/
- Peters AL, Saunders WJ, Jackson ML. Mindfulness-Based Strategies for Improving Sleep in People with Psychiatric Disorders. Curr Psychiatry Rep. 2022;24(11):645-660. doi:10.1007/s11920-022-01370-z. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC9633492/