Care este legătura dintre somn și anxietate?
Somnul și anxietatea au o relație complexă care afectează semnificativ bunăstarea mentală și emoțională [1]. Anxietatea poate interfera cu capacitatea de a adormi și de a rămâne adormit, iar somnul insuficient sau tulburat poate intensifica gândurile anxioase, reactivitatea emoțională și răspunsurile fiziologice la stres [2].
Astfel, somnul și anxietatea se manifestă într-o conexiune bidirecțională [3] deoarece:
- anxietatea perturbă somnul,
- somnul deficitar amplifică anxietatea.
Avem nevoie să înțelegem de ce privarea de somn crește anxietatea, cum se manifestă tulburările de somn în tulburarea de anxietate generalizată și care este relația dintre tulburarea de stres posttraumatic și somn – în special coșmarurile și teama de a adormi [4].
Înțelegerea acestor conexiuni evidențiază importanța somnului ca mediator între anxietate și depresie [5]. Într-o lume caracterizată de stres cronic, suprastimulare și durată redusă a somnului, această relație a devenit deosebit de relevantă.
De ce privarea de somn crește anxietatea?
Privarea de somn are efecte profunde asupra sistemelor cerebrale responsabile cu reglarea emoțională [6]. Atunci când o persoană este privată de somn, o structură cerebrală responsabilă cu procesarea fricii și a amenințării devine hiperactivă, răspunzând mai intens la stimuli negativi sau stresanți [7].
În același timp, o altă structură cerebrală, responsabilă pentru gândirea rațională, controlul emoțional și evaluarea amenințărilor își pierde capacitatea de a regla eficient acest răspuns emoțional [8]. Rezultatul se manifestă prin:
- Anxietate sporită,
- Reacții exagerate la frică,
- Stabilitate emoțională redusă.

Lipsa somnului activează sistemul de răspuns la stres al organismului [9]. Privarea de somn favorizează:
- Creșterea nivelurilor de cortizol și alți hormoni de stres [10],
- Stare persistentă de hiperactivare fiziologică [11],
- Sensibilitate crescută la factorii de stres cotidiani [12],
- Indicatori crescuți ai inflamației cronice [13].
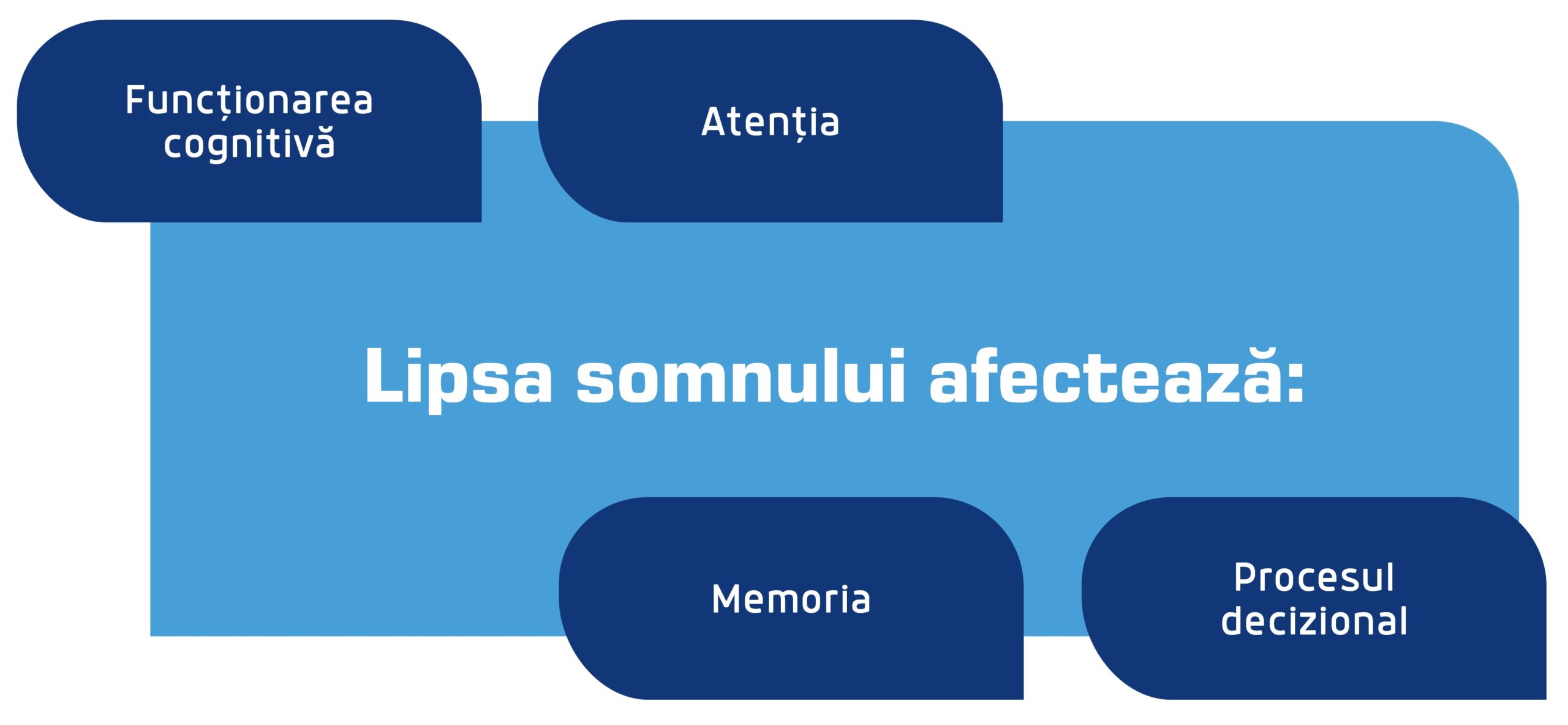
Această activare constantă de tip „luptă sau fugi” face ca indivizii să fie mai sensibili la factorii de stres care altfel ar putea părea gestionabili. Grijile minore pot escalada în preocupări copleșitoare, întărind tiparele de gândire anxioase [14]. Lipsa somnului afectează [15]:
- Funcționarea cognitivă,
- Atenția,
- Memoria,
- Procesul decizional.
Persoanele anxioase sunt mai puțin capabile să facă față cerințelor zilnice, crescând sentimentele de neputință și îngrijorare.
Somnul insuficient reduce rezistența emoțională, îngreunând recuperarea după experiențele negative [16]. În timp, privarea cronică de somn agravează simptomele de anxietate, contribuind la dezvoltarea tulburărilor de anxietate la persoanele care anterior erau sănătoase [17].
Resurse și suport pentru pacienți
Dacă ați observat că aveți un somn deficitar sau tulburat, atunci o evaluare a somnului ar putea să vă fie de ajutor. Programați-vă acum la o consultație contactând recepția Institutului RoNeuro la numărul de telefon 0374 46 2222, luni și marți între orele 08:00 – 19:00, iar de miercuri până vineri între orele 08:00 – 18:00.
La momentul programării, puteți opta și pentru consultație neurologică gratuită, decontată prin Casa Națională de Asigurări de Sănătate.
Locuiți într-o zonă izolată sau nu vă puteți deplasa la clinică? Institutul RoNeuro oferă și opțiunea de telemedicină.
Ce este tulburarea de anxietate generalizată și de ce mintea nu se oprește noaptea?
Tulburarea de anxietate generalizată (TAG) este o afecțiune caracterizată de îngrijorare persistentă și excesivă cu privire la aspectele vieții, fără o amenințare clară sau imediată [18]. Pentru persoanele cu TAG, noaptea poate fi deosebit de dificilă [19]. Aceasta se datorează faptului că:
- Reducerea distragerilor externe permite grijilor să domine;
- Tăcerea și întunericul amplifică gândurile intruzive;
- Sistemul nervos rămâne într-o stare de alertă sporită.
Pacienții cu TAG experimentează o stare accentuată de alertă mentală și fizică, chiar și atunci când sunt epuizate. Sistemul lor nervos rămâne în alertă maximă, scanând potențialele amenințări [20]. Această stare este incompatibilă cu relaxarea necesară pentru adormire iar tranziția de la starea de veghe la somn se face cu dificultate [21].
Factorii cognitivi au rol esențial. Persoanele cu TAG tind să se manifeste prin tipare cognitive [22] care interferează cu somnul [23] precum:
- Ruminație și gândire repetitivă;
- Scenarii de tipul „ce-ar fi dacă” și îngrijorare anticipativă [24];
- Reluarea evenimentelor trecute sau imaginarea amenințărilor viitoare;
- Dificultăți în deconectarea de la buclele de gândire anxioase.
Aceste tipare de gândire se manifestă de obicei stând în pat, unde există mai puțini stimuli externi care să redirecționeze atenția [25], toate acestea promovând stări prelungite de:
- Îngrijorare,
- Frustrare,
- Insomnie.
Pacienții cu TAG dezvoltă anxietate anticipativă cu privire la somnul în sine, temându-se de o altă noapte agitată. Astfel, tulburările de somn sunt un simptom al TAG și un factor care susține și intensifică tulburarea [26].
PTSD și somn: Coșmarurile și frica de a adormi
Relația dintre somn și anxietate devine și mai pronunțată în tulburarea de stres posttraumatic (PTSD) [27]. PTSD se dezvoltă după expunerea la evenimente traumatice și este caracterizată [28] prin:
- Amintiri intruzive,
- Hipervigilență,
- Amorțeală emoțională,
- Comportamente de evitare.

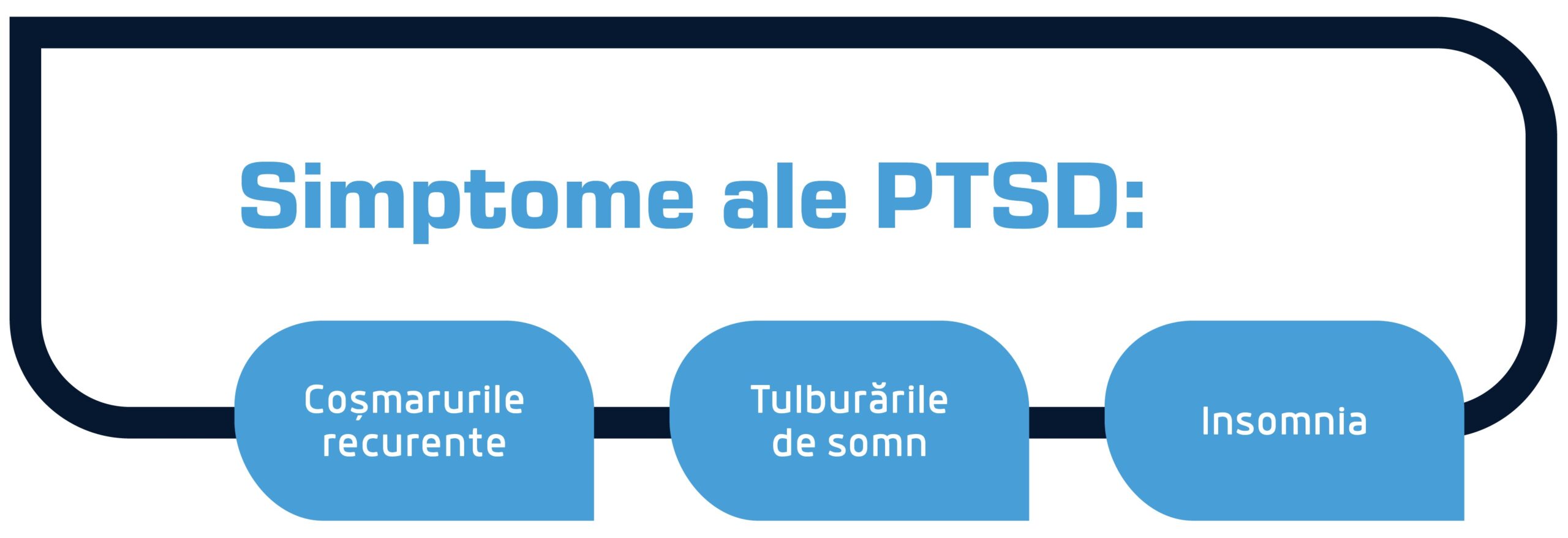
Cele mai frecvente simptome [29] ale PTSD sunt:
- Coșmarurile recurente,
- Tulburările de somn,
- Insomnia.
Coșmarurile în PTSD implică retrăirea vie a evenimentului traumatic. Ele pot părea intens reale, declanșând aceeași frică, neputință și excitare fiziologică experimentate în timpul traumei inițiale. Pacienții cu PTSD manifestă frica de a adormi, știind că somnul poate aduce amintiri terifiante, mai degrabă decât odihnă [30].
Tulburările de somn la pacienții cu PTSD se manifestă prin somn fragmentat și treziri frecvente. Sistemul nervos rămâne hiperalert, chiar și în timpul repausului, ceea ce face dificilă obținerea unui somn profund și odihnitor. Această hiperactivare persistentă într-un mediu sigur devine maladaptativă și epuizantă [31].
Insomnia poate agrava simptomele PTSD. Lipsa somnului odihnitor afectează procesarea emoțională și integrarea memoriei, ambele fiind implicate în recuperarea posttraumatică [32]. Somnul REM (mișcări rapide ale ochilor), are rol în procesarea amintirilor emoționale și reducerea intensității acestora. Atunci când somnul REM e perturbat [33], amintirile traumatice rămân neprocesate, continuând să pătrundă în starea de veghe, perpetuând anxietatea.
Concluzii
Legătura dintre somn și anxietate este profundă și bidirecțională. Privarea de somn amplifică anxietatea prin afectarea reglării emoționale, intensificarea răspunsurilor la stres și reducerea rezilienței cognitive.
În TAG, îngrijorarea persistentă și hiperactivarea împiedică mintea să se liniștească noaptea, transformând somnul într-o sursă de frustrare și frică. În cazul PTSD, somnul devine un câmp de luptă unde coșmarurile și hipervigilența subminează odihna și recuperarea, întărind anxietatea.
Aceste relații subliniază importanța de a considera somnul o componentă activă și esențială a sănătății mintale. Îmbunătățirea calității somnului poate reduce simptomele de anxietate, îmbunătățind reglarea emoțională și recuperarea.
Abordarea terapeutică a anxietății poate restabili tipare de somn mai sănătoase, înlăturând cercul vicios care le conectează în vederea restabilirii bunăstării psihologice.
Referințe
- Whitehead JP, Horton CL. Relationships Between Sleep Quality, Anxiety and Depression in University Students: Stable Trends over Time and a Pronounced Concern for Sleep Initiation. Brain Sci. 2025;15(11):1142. Published 2025 Oct 24. doi:10.3390/brainsci15111142. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC12650024/
- Chellappa SL, Aeschbach D. Sleep and anxiety: From mechanisms to interventions. Sleep Med Rev. 2022;61:101583. doi:10.1016/j.smrv.2021.101583. Available at: https://pubmed.ncbi.nlm.nih.gov/34979437/
- Nguyen VV, Zainal NH, Newman MG. Why Sleep is Key: Poor Sleep Quality is a Mechanism for the Bidirectional Relationship between Major Depressive Disorder and Generalized Anxiety Disorder Across 18 Years. J Anxiety Disord. 2022;90:102601. doi:10.1016/j.janxdis.2022.102601. Available at: https://pubmed.ncbi.nlm.nih.gov/35850001/
- Mao T, Guo B, Rao H. Unraveling the complex interplay between insomnia, anxiety, and brain networks. Sleep. 2024;47(3):zsad330. doi:10.1093/sleep/zsad330. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC10925950/
- Borges C, Ellis JG, Ruivo Marques D. The Role of Sleep Effort as a Mediator Between Anxiety and Depression. Psychol Rep. 2024;127(5):2287-2306. doi:10.1177/00332941221149181. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC11457590/
- Pires GN, Bezerra AG, Tufik S, Andersen ML. Effects of acute sleep deprivation on state anxiety levels: a systematic review and meta-analysis. Sleep Med. 2016;24:109-118. doi:10.1016/j.sleep.2016.07.019. Available at: https://pubmed.ncbi.nlm.nih.gov/27810176/
- Rihm JS, Menz MM, Schultz H, et al. Sleep Deprivation Selectively Upregulates an Amygdala-Hypothalamic Circuit Involved in Food Reward. J Neurosci. 2019;39(5):888-899. doi:10.1523/JNEUROSCI.0250-18.2018. Available at: https://pubmed.ncbi.nlm.nih.gov/30559151/
- Muzur A, Pace-Schott EF, Hobson JA. The prefrontal cortex in sleep. Trends Cogn Sci. 2002;6(11):475-481. doi:10.1016/s1364-6613(02)01992-7. Available at: https://pubmed.ncbi.nlm.nih.gov/12457899/
- Chu B, Marwaha K, Sanvictores T, et al. Physiology, Stress Reaction. [Updated 2024 May 7]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. Available at: https://www.ncbi.nlm.nih.gov/books/NBK541120/
- Leproult R, Copinschi G, Buxton O, Van Cauter E. Sleep loss results in an elevation of cortisol levels the next evening. Sleep. 1997;20(10):865-870. Available at: https://pubmed.ncbi.nlm.nih.gov/9415946/
- Coco M, Buscemi A, Guarnera M, La Paglia R, Perciavalle V, Di Corrado D. Sleep Deprivation and Physiological Responses. A Case Report. J Funct Morphol Kinesiol. 2019;4(2):17. Published 2019 Apr 3. doi:10.3390/jfmk4020017. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC7739356/
- Sin NL, Wen JH, Klaiber P, Buxton OM, Almeida DM. Sleep duration and affective reactivity to stressors and positive events in daily life. Health Psychol. 2020;39(12):1078-1088. doi:10.1037/hea0001033. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC7704897/
- Mullington JM, Simpson NS, Meier-Ewert HK, Haack M. Sleep loss and inflammation. Best Pract Res Clin Endocrinol Metab. 2010;24(5):775-784. doi:10.1016/j.beem.2010.08.014. Available at: https://pubmed.ncbi.nlm.nih.gov/21112025/
- Cesari V, Marinari E, Laurino M, Gemignani A, Menicucci D. Attention-Dependent Physiological Correlates in Sleep-Deprived Young Healthy Humans. Behav Sci (Basel). 2021;11(2):22. Published 2021 Feb 5. doi:10.3390/bs11020022. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC7915657/
- García A, Angel JD, Borrani J, Ramirez C, Valdez P. Sleep deprivation effects on basic cognitive processes: which components of attention, working memory, and executive functions are more susceptible to the lack of sleep?. Sleep Sci. 2021;14(2):107-118. doi:10.5935/1984-0063.20200049. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC8340886/
- Tomaso CC, Johnson AB, Nelson TD. The effect of sleep deprivation and restriction on mood, emotion, and emotion regulation: three meta-analyses in one. Sleep. 2021;44(6):zsaa289. doi:10.1093/sleep/zsaa289. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC8193556/
- da Silva AA, Vieira BA, Dos Santos JCC. The relationship between sleep deprivation and the worsening of mood disorders in health professionals working night shifts. Dement Neuropsychol. 2025;19:e20240186. Published 2025 May 19. doi:10.1590/1980-5764-DN-2024-0186. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC12088667/
- Munir S, Takov V. Generalized Anxiety Disorder. In: StatPearls. Treasure Island (FL): StatPearls Publishing; October 17, 2022. Available at: https://pubmed.ncbi.nlm.nih.gov/28722900/
- Xue Y, Wang WD, Liu YJ, Wang J, Walters AS. Sleep disturbances in generalized anxiety Disorder: The central role of insomnia. Sleep Med. 2025;132:106545. doi:10.1016/j.sleep.2025.106545. Available at: https://pubmed.ncbi.nlm.nih.gov/40318600/
- Mishra AK, Varma AR. A Comprehensive Review of the Generalized Anxiety Disorder. Cureus. 2023;15(9):e46115. doi:10.7759/cureus.46115. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC10612137/
- Xue Y, Wang WD, Liu YJ, Wang J, Walters AS. Sleep disturbances in generalized anxiety Disorder: The central role of insomnia. Sleep Med. 2025;132:106545. doi:10.1016/j.sleep.2025.106545. Available at: https://pubmed.ncbi.nlm.nih.gov/40318600/
- Dar KA, Iqbal N. Worry and Rumination in Generalized Anxiety Disorder and Obsessive Compulsive Disorder. J Psychol. 2015;149(8):866-880. doi:10.1080/00223980.2014.986430. Available at: https://pubmed.ncbi.nlm.nih.gov/25495066/
- Carbone EA, Menculini G, de Filippis R, et al. Sleep Disturbances in Generalized Anxiety Disorder: The Role of Calcium Homeostasis Imbalance. Int J Environ Res Public Health. 2023;20(5):4431. Published 2023 Mar 1. doi:10.3390/ijerph20054431. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC10002427/
- Grupe DW, Nitschke JB. Uncertainty and anticipation in anxiety: an integrated neurobiological and psychological perspective. Nat Rev Neurosci. 2013;14(7):488-501. doi:10.1038/nrn3524. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC4276319/
- Pires J. Why Does My Anxiety Get Worse at Night?. Birch Grove Menthal Health 2025. Available at: https://birchgrovementalhealth.com/why-anxiety-gets-worse-at-night/
- Nitschke JB, Sarinopoulos I, Oathes DJ, et al. Anticipatory activation in the amygdala and anterior cingulate in generalized anxiety disorder and prediction of treatment response. Am J Psychiatry. 2009;166(3):302-310. doi:10.1176/appi.ajp.2008.07101682. Available at: https://pubmed.ncbi.nlm.nih.gov/19122007/
- Weber FC, Wetter TC. The Many Faces of Sleep Disorders in Post-Traumatic Stress Disorder: An Update on Clinical Features and Treatment. Neuropsychobiology. 2022;81(2):85-97. doi:10.1159/000517329. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC9153357/
- Mann SK, Marwaha R, Torrico TJ. Posttraumatic Stress Disorder. [Updated 2024 Feb 25]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. Available at: https://www.ncbi.nlm.nih.gov/books/NBK559129/
- So CJ, Miller KE, Gehrman PR. Sleep Disturbances Associated With Posttraumatic Stress Disorder. Psychiatr Ann. 2023;53(11):491-495. doi:10.3928/00485713-20231012-01. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC10825808/
- Possemato K, Silander N, Bellete N, Emery JB, De Stefano L, Pigeon W. Characteristics of Posttraumatic Nightmares and Their Relationship to PTSD Severity Among Combat Veterans With PTSD and Hazardous Alcohol Use. J Nerv Ment Dis. 2022;210(3):223-226. doi:10.1097/NMD.0000000000001422. Available at: https://pubmed.ncbi.nlm.nih.gov/35199661/
- Maher MJ, Rego SA, Asnis GM. Sleep disturbances in patients with post-traumatic stress disorder: epidemiology, impact and approaches to management. CNS Drugs. 2006;20(7):567-590. doi:10.2165/00023210-200620070-00003. Available at: https://pubmed.ncbi.nlm.nih.gov/16800716/
- Ahmadi R, Rahimi-Jafari S, Olfati M, et al. Insomnia and post-traumatic stress disorder: A meta-analysis on interrelated association (n = 57,618) and prevalence (n = 573,665). Neurosci Biobehav Rev. 2022;141:104850. doi:10.1016/j.neubiorev.2022.104850. Available at: https://pubmed.ncbi.nlm.nih.gov/36058403/
- Ross RJ, Ball WA, Dinges DF, et al. Rapid eye movement sleep disturbance in posttraumatic stress disorder. Biol Psychiatry. 1994;35(3):195-202. doi:10.1016/0006-3223(94)91152-5. Available at: https://pubmed.ncbi.nlm.nih.gov/8173020/