Care este legătura dintre somn și autism?
Tulburările de somn sunt frecvente în autism, afectând între 50 și 80% dintre copiii și adolescenții cu tulburare de spectru autist (TSA) [1]. Legătura dintre somn și autism este complexă și bidirecțională [2] deoarece:
- Problemele de somn agravează simptomele autismului,
- Caracteristicile autismului (biologice și comportamentale) favorizează tulburările de somn.
Persoanele cu autism se confruntă cu tulburări ale somnului [3-5] precum dificultăți de adormire, treziri frecvente, sau tulburări de ritm circadian [6]. Aceste tipare de somn diferă de cele ale populației generale și apar ca rezultat al unor combinații de factori biologici, neurologici, psihologici și de mediu [7].
Somnul are un rol esențial în dezvoltarea creierului, învățare și reglare emoțională [8]. În cazul persoanelor cu autism, un somn insuficient sau fragmentat poate influența negativ funcționarea cognitivă, emoțională și comportamentală. Din acest motiv, prioritizarea unui somn de calitate, pe baza unor strategii adaptate, este esențială în gestionarea TSA [9].
De ce somnul este esențial pentru persoanele cu autism?
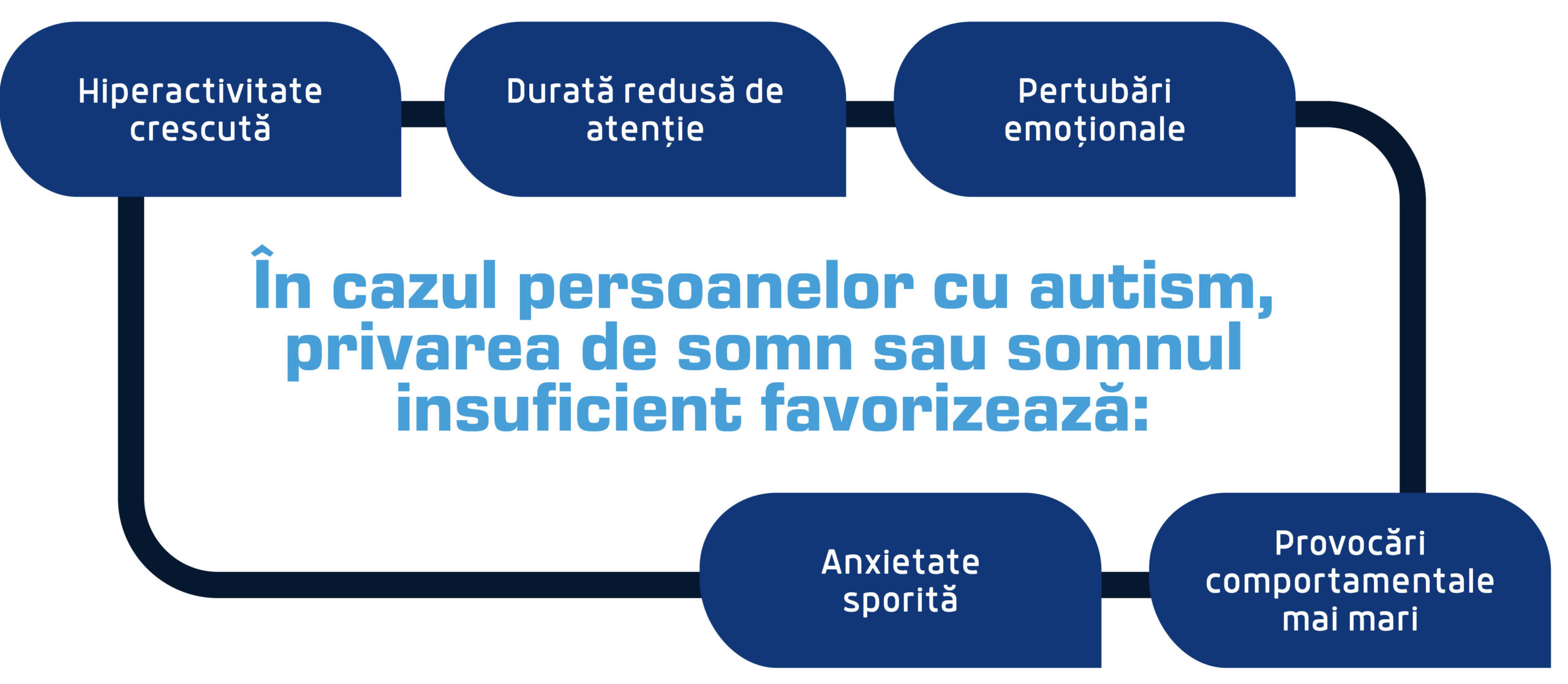
Somnul de calitate este esențial pentru persoanele cu autism deoarece menține capacitatea creierului de a forma și rafina conexiunile neuronale (mai ales în perioadele critice de dezvoltare la copii) [10]. În cazul persoanelor cu autism, privarea de somn sau somnul insuficient [11] favorizează:
- Hiperactivitate crescută,
- Durată redusă de atenție,
- Pertubări emoționale,
- Anxietate sporită,
- Provocări comportamentale mai mari.
Copiii cu autism care dorm mai puține ore, tind să aibe dificultăți sociale mai pronunțate [12], inclusiv în cadrul familiei deoarece părinții (sau îngrijitorii) suferă și ei de privare de somn [13], favorizându-se creșterea stresului.
Resurse și suport pentru pacienți
Dacă bănuiți că dumneavoastră sau copilul dumneavoastră are probleme legate de somn corelate unor tulburări de spectru autist, o evaluare poate fi utilă pentru a înțelege cauzele și a primi recomandări personalizate. Programați-vă acum la o consultație contactând recepția Institutului RoNeuro la numărul de telefon 0374 46 2222, luni și marți între orele 08:00 – 19:00, iar de miercuri până vineri între orele 08:00 – 18:00.
La momentul programării, puteți opta și pentru consultație neurologică gratuită, decontată prin Casa Națională de Asigurări de Sănătate.
Locuiți într-o zonă izolată sau nu vă puteți deplasa la clinică? Institutul RoNeuro oferă și opțiunea de telemedicină.
Care sunt tiparele de somn în autism?
Aceste tipare se formează devreme în copilărie, continuând să se manifeste în adolescență și la vârsta adultă. Cele mai importante caracteristici ale tiparelor de somn [14] în cazul persoanelor cu autism sunt:
- Debutul întârziat al somnului (adormirea durează mai mult);
- Durată totală a somnului mai scurtă;
- Treziri nocturne frecvente;
- Cicluri de somn-veghe neregulate;
- Somn REM (somn cu mișcări rapide ale ochilor)

Debutul întârziat al somnului este o caracteristică frecventă la copii, aceștia având nevoie de peste 20 minute pentru a adormi, fiind însoțită de rezistență crescută la culcare [15].
Durata totală a somnului la persoanele cu autism este mai scurtă cu câteva ore, însă deși ele se pot trezi mai devreme, acest fapt contribuie la apariția oboselii din timpul zilei și probleme comportamentale [16].
Trezirile nocturne frecvente sunt observate atât la adulți cât și la copii, deoarece ei se implică în activități stimulante precum vorbitul sau joaca [17].
Ciclurile somn-veghe sunt neregulate în cazul persoanelor cu autism, acestea având dificultăți în inițierea somnului și odihnă nocturnă fragmentată [18].
Somnul REM este redus la persoanele cu TSA influențând dezvoltarea cognitivă, consolidarea memoriei și echilibrarea emoțională [19].
Aceste tipare indică faptul că somnul la persoanele cu autism este instabil și inconsistent [20], afectând atât odihna nocturnă, cât și funcționarea din timpul zilei.
De ce persoanele cu autism au probleme cu somnul?
Persoanele cu autism au probleme cu somnul [21] datorită unor cauze multiple care se suprapun.
Cauze neurologice
TSA este asociată cu probleme în activitatea cerebrală, precum tipare de unde cerebrale neregulate care îngreunează tranziția creierului către starea de somn [22]. Producția neregulată de melatonină (hormonul somnului) contribuie la întârzierea debutului somnului [18]. Aceasta poate avea la bază anomalii ale genelor care reglează ceasul intern al organismului favorizând apariția tulburărilor de ritm circadian [23].
Cauze comportamentale
Trăsăturile comune ale autismului interferează cu rutinele de culcare [24], putând reduce calitatea somnului prin:
- Concentrarea intensă asupra unor interese specifice;
- Opoziție față de schimbări ale rutinelor.
- Angajarea în comportamente repetitive înainte de culcare.
Cauze senzoriale
Sensibilitățile senzoriale contribuie la apariția problemelor cu somnul deoarece persoanele cu autism [25] sunt sensibile la lumină, sunete, temperatură sau texturi (lenjeria de pat sau hainele), perturbând relaxarea și confortul.
Cauze psihologice
Anxietatea și tiparele de gândire repetitive [26] amplifică problemele de somn deoarece, persoanele cu autism se confruntă cu îngrijorări nocturne care perturbă starea de calm necesară unui somn de calitate.
Comorbidități asociate
Comorbiditățile associate cu autismul [27] precum ADHD, depresia, anxietatea, epilepsia și tulburările gastrointestinale pot perturba somnul prin influențe care se suprapun, deoarece rareori problemele de somn sunt determinate de un singur factor.

Cum pot persoanele cu autism să aibă un somn odihnitor?
Deoarece tulburările legate de somn în cazul autismului, au la bază mai mulți factori, intervențiile eficiente necesită o combinație personalizată de abordări comportamentale [28], de mediu [29] și medicale [30] precum:
- Ore fixe de culcare și trezire;
- Activități odihnitoare înainte de somn;
- Tehnici de relaxare;
- Utilizarea unor lumini slabe;
- Reducerea nivelului de zgomot;
- Menținerea unei temperaturi confortabile în dormitor;
- Alegerea unor lenjerii de pat moi și confortabile;
- Limitarea expunerii la ecrane înainte de somn;
- Tratamente alopate și/sau alternative [30].
Tratarea comorbidităților asociate cu autismul, poate îmbunătăți semnificativ calitatea somnului, prin abordări personalizate pe nevoile pacientului [31].
Concluzii
Legătura dintre somn și autism este complexă și bidirecțională. Tulburările de somn sunt mai frecvente la persoanele cu autism decât în populația generală, evidențiind diferențe în funcționarea neurologică, ritmurile circadiene, procesarea senzorială și reglarea emoțională.
Somnul deficitar poate intensifica simptomele principale ale autismului, în timp ce îmbunătățirea somnului favorizează o mai bună funcționare și calitate a vieții.
Strategii precum rutine structurate, medii prietenoase senzorial, terapii comportamentale și tratamente medicale contribuie la ameliorarea problemelor de somn.
Referințe
- Xavier SD. The relationship between autism spectrum disorder and sleep. Sleep Sci. 2021;14(3):193-195. doi:10.5935/1984-0063.20210050. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC8848524/
- Sadka N, Richdale AL, Li X, Date P, Barbaro J. Sleep and Behaviour in Early Autism: Examining Bidirectional Associations Near Diagnosis. J Autism Dev Disord. Published online January 29, 2026. doi:10.1007/s10803-025-07170-7. Available at: https://pubmed.ncbi.nlm.nih.gov/41609987/
- Johnson KP, Zarrinnegar P. Autism Spectrum Disorder and Sleep. Psychiatr Clin North Am. 2024;47(1):199-212. doi:10.1016/j.psc.2023.06.013. Available at: https://pubmed.ncbi.nlm.nih.gov/38302207/
- Sidhu N, Wong Z, Bennett AE, Souders MC. Sleep Problems in Autism Spectrum Disorder. Pediatr Clin North Am. 2024;71(2):253-268. doi:10.1016/j.pcl.2024.01.006. Available at: https://pubmed.ncbi.nlm.nih.gov/38423719/
- Han GT, Trevisan DA, Abel EA, et al. Associations between sleep problems and domains relevant to daytime functioning and clinical symptomatology in autism: A meta-analysis. Autism Res. 2022;15(7):1249-1260. doi:10.1002/aur.2758. Available at: https://pubmed.ncbi.nlm.nih.gov/35635067/
- Martinez-Cayuelas E, Moreno-Vinués B, Pérez-Sebastián I, et al. Sleep problems and circadian rhythm functioning in autistic children, autism with co-occurring attention deficit hyperactivity disorder, and typically developing children: A comparative study. Autism. 2024;28(12):3167-3185. doi:10.1177/13623613241254594. Available at: https://pubmed.ncbi.nlm.nih.gov/38813763/
- Weissenkampen JD, Ghorai A, Carneiro TN, et al. Sleep and activity patterns in autism. Autism. Published online February 5, 2026. doi:10.1177/13623613251413538. Available at: https://pubmed.ncbi.nlm.nih.gov/41641503/
- Wintler T, Schoch H, Frank MG, Peixoto L. Sleep, brain development, and autism spectrum disorders: Insights from animal models. J Neurosci Res. 2020;98(6):1137-1149. doi:10.1002/jnr.24619. Available at: https://pubmed.ncbi.nlm.nih.gov/32215963/
- Scott AJ, Webb TL, Martyn-St James M, Rowse G, Weich S. Improving sleep quality leads to better mental health: A meta-analysis of randomised controlled trials. Sleep Med Rev. 2021;60:101556. doi:10.1016/j.smrv.2021.101556. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC8651630/
- McLean KJ, Eack SM, Bishop L. The Impact of Sleep Quality on Quality of Life for Autistic Adults. Res Autism Spectr Disord. 2021;88:101849. doi:10.1016/j.rasd.2021.101849. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC8442542/
- Tsai TH, Chen YL, Gau SS. Relationships between autistic traits, insufficient sleep, and real-world executive functions in children: a mediation analysis of a national epidemiological survey. Psychol Med. 2021;51(4):579-586. doi:10.1017/S0033291719003271. Available at: https://pubmed.ncbi.nlm.nih.gov/31769374/
- Adl Parvar T, Karimi K, Rasoulian P, et al. Distinguishing Behavioral Comorbidities in Autism: The Predominant Role of Attention and Thought Problems in Social Skills Difficulties. J Autism Dev Disord. Published online January 28, 2026. doi:10.1007/s10803-025-07204-0. Available at: https://pubmed.ncbi.nlm.nih.gov/41604128/
- Al-Lihabi A, Alharbi ST, Alsheraimi R, et al. Quality of Life and Sleep Among Parents of Children With Autism Spectrum Disorder in Medina. Cureus. 2025;17(8):e90153. Published 2025 Aug 15. doi:10.7759/cureus.90153. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC12434649/
- Johnson KP, Giannotti F, Cortesi F. Sleep patterns in autism spectrum disorders. Child Adolesc Psychiatr Clin N Am. 2009;18(4):917-928. doi:10.1016/j.chc.2009.04.001. Available at: https://pubmed.ncbi.nlm.nih.gov/19836696/
- Albertini ML, Spoto G, Ceraolo G, et al. Sleep Disorders in Children with Autism Spectrum Disorder: Developmental Impact and Intervention Strategies. Brain Sci. 2025;15(9):983. Published 2025 Sep 13. doi:10.3390/brainsci15090983. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC12468115/
- Veatch OJ, Sutcliffe JS, Warren ZE, Keenan BT, Potter MH, Malow BA. Shorter sleep duration is associated with social impairment and comorbidities in ASD. Autism Res. 2017;10(7):1221-1238. doi:10.1002/aur.1765. Available at: https://pubmed.ncbi.nlm.nih.gov/28301091/
- Lugo J, Fadeuilhe C, Gisbert L, et al. Sleep in adults with autism spectrum disorder and attention deficit/hyperactivity disorder: A systematic review and meta-analysis. Eur Neuropsychopharmacol. 2020;38:1-24. doi:10.1016/j.euroneuro.2020.07.004. Available at: https://pubmed.ncbi.nlm.nih.gov/32712061/
- Martínez-Cayuelas E, García-Muñoz AM, de Ocaña-Moreno MLS, et al. Sleep-Wake Cycle and Circadian Misalignment in People With Autism Across the Lifespan With an Emphasis on Living Conditions. Autism Res. 2025;18(7):1369-1380. doi:10.1002/aur.70058. Available at: https://pubmed.ncbi.nlm.nih.gov/40452585/
- Gagnon K, Bolduc C, Bastien L, Godbout R. REM Sleep EEG Activity and Clinical Correlates in Adults With Autism. Front Psychiatry. 2021;12:659006. Published 2021 Jun 8. doi:10.3389/fpsyt.2021.659006. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC8217632/
- Cohen S, Fulcher BD, Rajaratnam SMW, et al. Behaviorally-determined sleep phenotypes are robustly associated with adaptive functioning in individuals with low functioning autism. Sci Rep. 2017;7(1):14228. Published 2017 Oct 27. doi:10.1038/s41598-017-14611-6. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC5660229/
- Estes A, Hillman A, Chen ML. Sleep and Autism: Current Research, Clinical Assessment, and Treatment Strategies. Focus (Am Psychiatr Publ). 2024;22(2):162-169. doi:10.1176/appi.focus.20230028. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC11046719/
- Lamanna J, Meldolesi J. Autism Spectrum Disorder: Brain Areas Involved, Neurobiological Mechanisms, Diagnoses and Therapies. Int J Mol Sci. 2024;25(4):2423. Published 2024 Feb 19. doi:10.3390/ijms25042423. Available at: https://pubmed.ncbi.nlm.nih.gov/38397100/
- Wimpory D, Nicholas B, Nash S. Social timing, clock genes and autism: a new hypothesis. J Intellect Disabil Res. 2002;46(Pt4):352-358. doi:10.1046/j.1365-2788.2002.00423.x. Available at: https://pubmed.ncbi.nlm.nih.gov/12000587/
- Fletcher FE, Foster-Owens MD, Conduit R, Rinehart NJ, Riby DM, Cornish KM. The developmental trajectory of parent-report and objective sleep profiles in autism spectrum disorder: Associations with anxiety and bedtime routines. Autism. 2017;21(4):493-503. doi:10.1177/1362361316653365. Available at: https://pubmed.ncbi.nlm.nih.gov/27354432/
- Minshew NJ, Hobson JA. Sensory sensitivities and performance on sensory perceptual tasks in high-functioning individuals with autism. J Autism Dev Disord. 2008;38(8):1485-1498. doi:10.1007/s10803-007-0528-4. Available at: https://pubmed.ncbi.nlm.nih.gov/18302014/
- White SW, Siegle GJ, Kana R, Rothman EF. Pathways to Psychopathology Among Autistic Adults. Curr Psychiatry Rep. 2023;25(8):315-325. doi:10.1007/s11920-023-01429-5. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC11078254/
- Chung US, Kim JH. Common Comorbid Condition of Patients With Autism Spectrum Disorder and Pharmacotherapy for Patients With Autism Spectrum Disorder. J Korean Acad Child Adolesc Psychiatry. 2024;35(1):39-43. doi:10.5765/jkacap.230006. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC10774559/
- Lin J, Santos JCCD, Gonçalves CL. Behavioral approach to autism spectrum disorder: quality versus quantity in interventions. J Pediatr (Rio J). Published online October 6, 2025. doi:10.1016/j.jped.2025.101451 Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC12538416/
- Botsas G, Koidou E, Chatzinikolaou K, Grouios G. Environmental Influences on Individuals with Autistic Spectrum Disorders with Special Emphasis on Seasonality: An Overview. Children (Basel). 2023;10(12):1851. Published 2023 Nov 25. doi:10.3390/children10121851. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC10742301/
- Kaye AD, Allen KE, Smith Iii VS, et al. Emerging Treatments and Therapies for Autism Spectrum Disorder: A Narrative Review. Cureus. 2024;16(7):e63671. Published 2024 Jul 2. doi:10.7759/cureus.63671. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC11293483/
- Nadeau J, Sulkowski ML, Ung D, et al. Treatment of comorbid anxiety and autism spectrum disorders. Neuropsychiatry (London). 2011;1(6):567-578. doi:10.2217/npy.11.62. Available at: https://pmc.ncbi.nlm.nih.gov/articles/PMC3809000/